Ⅰ 摂食・嚥下障害と胃瘻
6.無謀な経口摂取、
不要な経管栄養を見逃すな!
PDN編集部
前回の記事で、みなさん嚥下機能評価がいかに重要かをお分かりになったことと思います。
では、実際に嚥下訓練、指導がどのように行われているのか、ちょっとお邪魔してみましょう。
PDN通信 17号 (2006年10月発行) より
(所属・役職等は発行当時のものです)
[Interview]食事を通じて
コミュニケーションのきっかけ作り
日本歯科大学附属病院 口腔介護リハビリテーションセンター センター長 菊谷 武
(日本歯科大学口腔リハビリテーション多摩クリニック 院長:2012年12月現在)

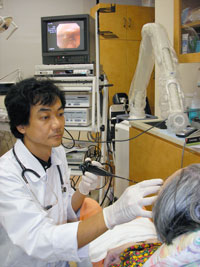
挿入する菊谷先生
「どうですか? 無理なく食べることができていますか?」
日本歯科大学附属病院 口腔介護・リハビリテーションセンター長の菊谷先生が、外来受診に来られた、小柄で色白のMさんのご主人に尋ねる。 ご主人は、Mさんが自分で食事を摂れなくなってからは愛情と時間をかけて食事介護をし、口腔ケアと摂食・嚥下機能訓練を受けさせてきた。しかしMさんは、次第に充分な栄養量が経口から確保できなくなり、そうこうするうちに肺炎で入院、胃瘻を造設された。
「胃瘻にしてから体重は増えるし、顔のツヤやハリが出てきて、血液検査の結果も安定するようになりました。拘縮していた手足も自分で少しずつ動かせるようになってきました」
Mさんの髪をなでながら、ご主人は言う。
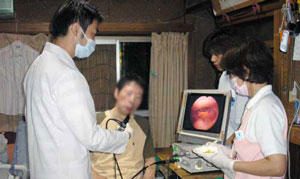
嚥下内視鏡を用いて安全に食べることができる姿勢や口への運び方を確認後、少量の嚥下ゼリーを嚥下する試みが始まった(写真1・2)。
「嚥下ゼリーを食べる練習は、空腹時に行う、という先生のご指導に従って、胃瘻からの栄養の直前か同時に行なっています。ぼんやりと意識がはっきりしないときはやりませんし、むせ始めたらそれ以上食べさせないというルールも守っています。
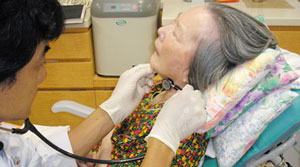
聴診器をあてて確認
胃瘻からの栄養の準備が済むと、私も食事をとるのですが、以前は私が食べるのを寂しそうな表情で家内は見ていました。でも、最近は、私と同じ食事時間に同じテーブルにつき、たとえ一口でもゼリーを口にするので、少しは満足しているのではないかという気がします」とご主人。
残念ながらMさんの場合、経口摂取量を増やしていくという目標は立てられないが、ご主人と共に日に三度テーブルを囲むという生活リズムは大切、と菊谷先生。
さらに「これを一口食べてみよう」という声掛けをし、一口のゼリーを口に入れた時、普段意志疎通を取りにくいMさんが表情をもって応えるとすれば、これはご主人とMさんにとって、食事を介した重要なコミュニケーションということにもなる。
そういう点からも、安全に飲み込めるための条件を厳しくチェックした上で(表1)、コミュニケーションのきっかけを作ってあげることも、我々、摂食・嚥下指導を行なう者の役割では、と菊谷先生は語られた。
|
・本人が覚醒しており、食事介助者もゆとりのあるときに行なう ・指導された姿勢(上体の角度・頸の位置)や食品の形態・量を守る 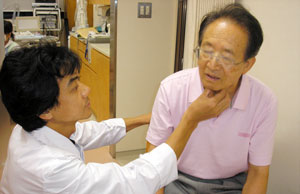
「このぐらいの強さです」と
ご家族の喉をマッサージして説明 ・むせ始めたらすぐに中止する ●飲み込む力が途中で弱くなってきたら… |
[寄稿]
正しい評価に基づいた、正しい評価を
東京医科歯科大学歯学部附属病院摂食リハビリテーション外来 訪問指導 戸原 玄
(日本大学歯学部摂食機能療法学 准教授:2012年12月現在)

院外でも可能になった嚥下機能評価
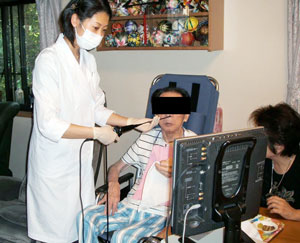
摂食・嚥下障害をもつ患者さんは、在宅に圧倒的に多くいらっしゃいます。専門的な病院に入院している場合には、“専門家”による検査と“専門家”によるリハビリを行うことができますが、在宅の場合はそのような対応が受けづらい環境にありました。
我々はそういった現状を打破するために、VE(嚥下ビデオ内視鏡検査)を在宅に持ち込んで検査を行っています。機材の量としては、一人では頑張らないと持ち運べませんが、二人いれば楽に持ち運びができるくらいで、一般の家庭のテーブルをお借りしてセッティングが可能です(写真4)。
最近は訪問歯科診療を熱心に行っている歯科医の先生が多くいらっしゃいますので、多くの場合はそういった先生と協力して、開業歯科医院からの往診という形をとっています。そうすることで、嚥下機能に合わせた歯科治療や口腔ケアを行うことができ、非常に良い連携が図れています。在宅のみならず、病院や施設に往診に行くこともあります。
喉はどういう状態なのか
検査の方法は直径3mm程度の内視鏡を鼻から挿入して、喉を観察しながら食事を食べてもらうというものです。これにより、その患者さんがどのような食事なら安全に食べられるか、もしくはどのようなリハビリが必要なのかを正確に判断することができます(写真5・6)。
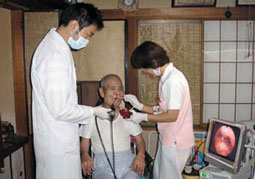
右)写真6 「これはどうでしょう?」「うん、美味しいよ」
自分自身にも何度も入れたことがありますが、挿入時の痛みは鼻が「ツン」とする程度で、我慢できないようなものではありません。また、今までに何千回も検査を行いましたが、認知症がある方でも痛みに耐えられずに検査を行えないようなことは一度もありませんでした。
|
・現在口から食べている場合 ・現在口から食べていない場合 |
VEが必要な患者さんを大きく分けると、むせるなどうまく食べられていない場合、また経管栄養のみで栄養をとっているが、全身状態が大分安定してきたので経口摂取を始められるか考えたい、という場合があります。口から食べている場合の検査の目的はもちろん安全な摂食方法の確立で、食べていない場合は食べる練習(直接訓練といいます)を開始できるかどうかの判断になります(表2)。
いずれの場合も、実際の検査の結果を、画像として患者さんやご家族にお見せできることが大きな利点であり、リハビリの目的や食形態を制限する理由などをよく理解していただくことができます。
また、特別にリハビリをしなくても、自分の喉がどういう状態なのかがよくわかって、飲み込みを意識するようになっただけでむせなくなったとおっしゃる患者さんもいらっしゃいました。
訓練は安全かつ無理をせず
検査が終われば必要に応じて訓練を行うのですが、ここにはご家族の協力がかなり大きなウェイトを占めます。というのも、必要な在宅患者さん全てに言語聴覚士の先生が対応しているわけではありません。よって、本当に必要なものを見極めて、ご家族の生活を妨げないように最低限の訓練だけを指導するようにしています。
その場合、次の目標をはっきりと設定して、どのような状態を機能改善とみなし、どのような状態は危険であるのかについても十分に説明を行います。どんな訓練をどんな目的で行なうのか、そしてその際の注意点が何かを理解していただくことができれば、十分なスタッフが介在できない在宅の環境でも、嚥下訓練はできるのです。
もちろん主治医の先生、訪問看護や介護スタッフの方々にも、書面で情報を提供させていただき、可能であればご協力をいただいております。できるだけ柔軟に訓練体制を整えることが、嚥下訓練を成功させるための秘訣だと思います。
機能と対応が乖離している現実
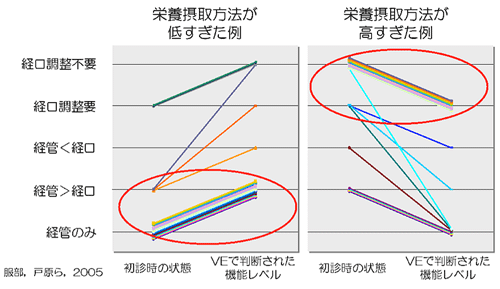
最後に過去の検査結果の大まかなまとめを紹介させていただきます。
図1は初診時に栄養摂取方法のレベルが低すぎた例と高すぎた例を示しています。
この中で線が太い部分は人数が多かったことを示します。右の図からは、胃痩など経管栄養のみの栄養摂取でも直接訓練が可能な嚥下機能を持っている人は意外と多いことがわかります。そしてこの図から、常食を食べている人でも、トロミをつけるなどの食形態の調節が必要である人も多いということがわかります。
極端な例では、図1に示すように、現在常食を食べているけれども、何をどうやって食べさせても誤嚥するために経管栄養が望ましいという方もいらっしゃいました。
このような<機能>と<対応>の乖離を防ぐために、在宅における検査はとても大切であると考えています。
我々は、全ての患者さんが人間としての尊厳を守りながら、安全に栄養摂取をしてほしいと考えています。口から食べたら確実に誤嚥するのに無謀に食べている、もしくは機能が改善して経管栄養が不要になっているのを見逃されている。そういった患者さんを一人でも減らすことができるように、今後も活動してゆきたいと考えています。
PDN通信 17号 (2006年10月発行) より
(所属・役職等は発行当時のものです)



