正しい嚥下機能評価によって、その障害レベルが明らかになったら、その段階にあったケアやリハビリテーションが必要となります。 正しい評価と正しいリハビリテーションは、患者さんにどのような変化をもたらすのでしょうか?
実際の症例に沿って、ご紹介します。
Ⅰ 摂食・嚥下障害と胃瘻
7.その患者さん、
本当に嚥下機能障害ですか?
大阪大学大学院歯学研究科 顎口腔機能治療学教室 舘村 卓
(所属・役職等は発行当時のものです)

PDN通信 18号 (2007年11月発行) より
(所属・役職等は発行当時のものです)
正しい嚥下機能検査が行なわれているか?
嚥下機能検査は経口摂取訓練が可能かどうかを判断するために欠かせない検査だが、実際にその検査を行なう時に注意すべきポイントを舘村先生にうかがった。
1.姿勢
「まず姿勢です。ベッドをギャッジアップしても、上体がずるずると落ち込んで苦しい姿勢になっていることがよくあります。膝を立てて体の位置を固定するベッドも多いですが、体格によっては腰の当たるべきところに肺腹部が乗ってしまう方もあります。
この姿勢はおなかで胸を圧迫し、呼吸がしづらくなります。充分な吸気が出来ないまま嚥下検査をすると、飲み込んでいるときに呼吸が再開され、食物が気道に流れ込んでいって、むせたり誤嚥したりします。ですから、充分空気を吸えるように、上体を起こすことと、足底の固定が大切です。
また、寝たきりで足首が伸びている場合などは、足首をほぐしてあげないと膝は曲がりません。固まってしまった姿勢を無理に動かすと、痛みで筋肉が緊張するので、体全身をほぐすことが楽な姿勢には欠かせません。
首もすわっていないと、上体を起こした時に頭の重さが頚部を圧迫して、嚥下しづらくなります。
2.意識
意識は最も大切で、嚥下訓練や食事をするには、意識が清明でなければなりません。
しかし、常に寝かせたままでは、舌根が喉の方に落ち込むことで呼吸路がふさがり、二酸化炭素がたまりやすくなり、酸素不足で眠くなってきます。つまり、寝かせきりにしておくために寝たきりになってしまうのです。意識がはっきりしないときこそ、上体を起こし、呼吸路を確保すべきなのです。
私達、口の医療にかかわる者は、呼吸路が確実安全に確保できないと、何も手がつけられません。
3.造影剤
それらを整えて、いざ嚥下造影という時も、造影剤の粘性や量そのものが、その人にとって誤嚥しやすいものでないか、注意が必要です。VFは、飲んだ瞬間の誤嚥を確認できますが、誤嚥すると呼吸が乱れるので、頚部聴診でもその判断はできます。
4.雰囲気
そして、場の雰囲気。長時間かけて疲労困憊の状態で大学病院に到着し、まるで研究所のような、機械と白衣のスタッフに囲まれたての検査では、本人がリラックスできるわけありません。できるだけリラックスした、いつもの生活の状態で検査することが望ましいので、私たちのような大学病院の専門家も、在宅に訪問できるシステムを普及させようと考えています(※1)。」
(※1)
大学病院はその性格上、在宅訪問診療のシステムを持っていないことが多い。そこで舘村先生が設立されたのが、無限責任中間法人TOUCH(Team for Oral Unlimited Care & Health:タッチ)。
大学からの往診ではないが、大学病院の制限を補完する仕組みとして、大学がそれを認めたことは画期的。睡眠(無呼吸)、嚥下、言語に関して、提携する医療機関の医師と法人が直接やり取りして訪問するので、迅速なリハビリ介入が可能となる。「現在は、技術指導講習で一緒に対応してくれる仲間を増やす種蒔期。収益体制を確保しながらPR・拡大し、独自の教育システムを作りたい」とのこと。
<ロゴマーク説明>
睡眠(無呼吸)、嚥下、言語を扱うので、Sleep・Swallow・Speechの3つのSがロープに。ロープはサルベージ、つまり引き上げることを意味している。
嚥下障害の原因を探り、可能性を見出す
舘村先生が実際にかかわられた患者さんの嚥下機能評価と、その段階に応じた嚥下訓練の実際を追ってみよう(表1)。
| 日時 | 出来事 |
|---|---|
| 平成10年12月 | 脳内出血・硬膜下出血(右麻痺、失語症) |
| 平成11年2月 | 脳動脈瘤手術(切除せず).術後経鼻チューブ留置。 言語障害、嚥下障害、唾液のムセ、37~38℃の熱発 |
| 4月 | 肺炎により転院 |
| 11月 | PEG施行 |
| 平成13年 | 肺炎のため入院(28日) |
| 平成16年 | 肺炎・尿路感染症で病院入院(33日) |
| 平成16年初め | 長女夫妻と同居のために、前橋より守口市に転居 |
| 平成16年12月 | 訪問看護開始.尿道カテーテル抜去 |
| 平成17年3月 | 車椅子移乗 |
| 3月19日 | 発熱(インフルエンザ、肺炎)入院 |
| 3月29日 | 退院 |
| 4月中旬~ | 安定 |
| 5~6月 | ナース訪問時に車椅子移乗。15~20分安定した座位が可能。 ご家族 ⇒「病状が安定してきたので口から食べさせたい」 |
| 7月 | 口腔ケア・嚥下リハビリ介入 |
| 8月 | 経口摂取訓練開始 |
| 8月31日 | 訪問ナースより不顕性誤嚥の可能性を指摘 |
| 9月15日 | カンファレンスにより家族へケアの注意点を指示 |
| 9月下旬~ | 水嚥下訓練、固形物摂取訓練を開始 |
| 平成18年11月 | 胃瘻栄養は継続しているが、昼食は経口のみ |
1.何故食べられないのか?
Kさんは、発症後6年以上にわたり、口腔ケアや摂食嚥下リハが未介入だったため、嚥下障害の原因が、もともとの開頭手術に伴う末梢の感覚運動神経の障害にあるのか、未放置されたことによる廃用性変化なのか、その両方なのか、その見極めが難しかった。
舘村先生らは、姿勢や残存機能の評価、首・顔面・顎・口腔内などの局所所見の評価を行い、三叉神経系および舌下神経は異常なし、顔面神経・舌咽神経については不明だが、おそらく廃用性変化であろうと考え、具体的な口腔ケアの目標を設定した。
「経鼻チューブ留置をされた頃の37-38℃台の熱、これは、口腔内の汚れが原因であることがほとんどです。Kさんも、チューブにより咽頭の感覚が鈍くなっており、経鼻チューブに付着したデンタルプラークで汚れた唾液を誤嚥したのだと思います。こういう状態が繰り返され、全身状態の低下や肺炎をひき起こすのです。
胃瘻造設後も肺炎で入院されていますが、唾液をコントロールできず、口の中も汚れた状態での胃瘻造設は、誤嚥性肺炎防止にはつながりません。とにかく正しい口腔ケアで清潔を保ち、誤嚥を防ぎながら口腔ケアや摂食嚥下リハビリに取り組むことになりました。」
2.反応過敏を除去する
そこでまず行なわれたのが、口の周りの原始反射と過敏症状の除去(脱感作)。頬や顎全体を暖かいタオルで包み、マッサージする。といっても始めはそっと包み込むだけで手は動かさない。無理なマッサージは痛みを伴うからだ。
「これには二つメリットがあります。一つは温めることにより血液循環がよくなり、筋肉がほぐれば痛みが少なくなります。
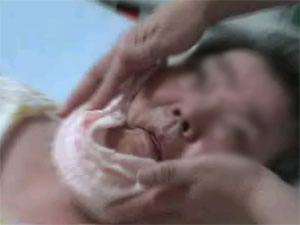
もう一つは、この暖かいタオルとマッサージをしたら、次は口の中のケアになるぞという条件づけです。次に何をされるかを患者さんが理解していることが重要なのです(※2)。
こうして口腔周囲を触られることに慣れてもらってから、口の中のケアに移ります。汚れを取り除いたら、唾液腺を刺激して感覚を呼び覚まし廃用性変化を防ぎます。
(※2)
患者が次に自分にされることを理解できると、口腔ケアは安全で楽に行なえるようになる。遷延性意識障害者などは呼びかけても反応が見られないことが多いが、耳は聞こえているといわれる。実際に脳波を調べ、語りかけた声に対してβ波が高くなることで聞こえている(理解している)ことが確認できる。また、視覚が衰えていても耳が聞こえればその情景がイメージできるので、気持ち的にスタンバイできる。次の動作を伝えながらケアや訓練を進めていくことが大切。
3.舌の動きにも注目
また、差し込んだ歯ブラシを出そうとする舌の動きも観察しつつ運動性を改善させます。
このようなトライアルを1~2ヶ月行なって再評価をし、それに基づいて本当の嚥下障害の原因を追究し、適正な口腔ケアや嚥下訓練の計画を立てるのです。舌は前後、上下、左右という複雑な動きをしますが、長期間使わないと廃用性変化で機能が落ちてきます。いくら歯がそろっていても、舌が左右に動いていなければ、咀嚼・嚥下は難しいのです。」
4.水ゼリーから液体と固形物へ

豆腐がKさんの今日のメニュー
「嚥下テストは、水ゼリー3ccで行いました。これを2回で嚥下しているうちは、1回量を減らします。多すぎると、1口で飲めなかった残りを、呼吸の段階で誤嚥してしまう可能性があるためです。
確実に1口で飲み込めるようになったら、3-4回水ゼリーを注入して、連続嚥下が可能かどうかを調べます。これにより、一口量より多い固形物が入った時に、次のものを誤嚥しないで飲み込めるかどうか、咽頭部の神経が鋭敏になっているかどうかがわかります。
水を飲む訓練は、水を使うと口の中で拡散するため危険です。ですから、水ゼリーを薄めて粘度を下げながら訓練をして、訓練を進めます。 また、固形物を飲みこむ訓練は、ゼリーノテクスチャを上げながら行いますが、固めすぎると口の中でつぶれたときにばらばらになってしまうので、誤嚥への注意が必要でした。
このほどO社から経口摂取訓練に適した固さの、嚥下困難者用ゼリーが発売されました。口の中には固形物として入ってきますが、つぶすと水ゼリーのような形状になるので、水ゼリーの連続嚥下が可能な方では、食べる機能の一つである舌と口蓋で圧を加えつぶす訓練に、安心して使用できます。」
5.かかわる人全体で 情報の共有を
「我々がこのような介入を行なうことで、飲み込むことが可能になったとき、ご家族は大変喜ばれ、嚥下への取り組みも更に積極的になられました。しかし、このような状態が良くなっているときこそ、慎重に対応しなければなりません。
合同カンファレンスは、それぞれの職種・立場から見た情報提供と共有です。ご家族、内科医、訪問ナース、入浴サービススタッフ、PT、OT、私、歯科衛生士が集まって、ケア・訓練の流れやその意味を確認しました。
ここで、訪問ナースに指摘されていたムセのない誤嚥について、ご家族にお話を聞いてみたところ、口腔ケアの方法に問題点が見つかりました。ご家族の慣れによる判断もあったので(※3)、改めて
- ケアは1日に3回確実に
- ケアの後は必ず吸引
- (歯肉炎を起こしていたので)ブラッシングの仕方に気をつけて
といった指導を行ないました。
現在Kさんは、O社の嚥下困難者用ゼリーで開始し、増水、ジュレ、トマト缶などが摂れるので、お昼は胃瘻からの注入は止めて、口から食べています。
だからといって、食べられるから何でも良いのではなく、食べられないものの状態(素材ではなく、調理法や形状)を明確にする必要があります。できれば栄養士さんや調理師さんにもかかわっていただきたいですね」
(※3)
介護やケアに慣れてくると、自己流になったり手を抜いたりすることがある。次の事を注意して日々のケアを行ないたい(表2)。
口腔ケアは上半身挙上して、麻痺のない側を下にして 直接訓練は必ず口腔ケアをしてから 吸引は一人で無理をしない リスクを見極め、中止する |
「ケアやリハビリの内容・回数や流れ、上記の注意事項、トラブル時の対応と連絡先などは、確実にわかるように書面にして渡しています。ご家族だけでなく、関わる全スタッフに理解してもらうことが大切ですから、日常的な連絡事項もノートに記録して残しておくことが大切です」と、記録による情報共有の大切さを強調される舘村先生。
胃瘻の目的を明らかに
「PEGの適応」「口から再び食べるための胃瘻」が話題に上がることが多い今日この頃、舘村先生から重要なメッセージをいただいた。
「胃瘻は、確実に栄養を補給できるルートとしては非常に良い栄養投与ルートです。しかし、嚥下障害の本当の原因(疾患的な誤嚥性肺炎があったのか、放置による廃用性変化なのか、薬の副作用なのか、ケアの仕方が悪かったのかなども含め)を正しく評価し(※4)、胃瘻を造る目的や胃ろうから離脱できるための条件・基準も、造設時に明確にしておくべきだと思います。
また、口腔ケアやリハビリなどの介入をすると、各機能もが変化してきますので、胃瘻造設後も必ず再評価をし、軌道修正していくことが必要でしょう。」
漫然と無目的な医療やケアが継続されぬよう、医療を提供する側もされる側も共通認識を持って、より良い療養生活を目指したいものである。
(※4)
座位がとれず唾液も飲み込めず、嚥下機能障害と評価されPEGを施行されたケースがある。後日「経口摂取可能では?」と嚥下機能評価を予定した矢先、処方されていた20種類もの抗けいれん剤や抗鬱剤の見直しが行なわれ、筋弛緩剤の副作用で喉頭の運動機能が悪くなっていたことが判明。薬を止めていくにつれて、椅子に腰かけた状態で口から好きなものを食べられるようになり胃瘻から離脱。胃瘻を造る前に、どういう薬が処方されており、なぜ食べられないのかを評価すべきだったのでは?
PDN通信 18号 (2007年11月発行) より
(所属・役職等は発行当時のものです)
関連レクチャー




