第3回 胃瘻からの水分投与

北美原クリニック理事長
函館五稜郭病院客員診療部長
岡田晋吾
重要な水分出納管理
過不足ない水分補給を
経腸栄養を行うに当たって大切なことは、患者さん一人ひとりに適切な栄養必要量を投与することでしょう。栄養必要量を決めるには①必要カロリー量、②必要蛋白量と決めていき、最後に必要な水分量を計算します。
胃瘻での管理を受けている患者さんは、ほとんどが高齢者です。高齢者の身体成分は若い人に比べて大きく変わっています。
一つ目は、筋肉量が減少しているとともに脂肪が増えていること。
二つ目は、水分が8%ほど減少しており、そのため脱水になりやすく、十分な水分の投与が必要となること。
その反面、過剰な水分投与は心臓に負担をかけることになり、心不全を引き起こすことにもなるため、水の出納管理がとても重要となります。
必要水分量の算出法
それでは必要水分量はどのように計算されているのでしょうか? 必要水分量を算出するには二つの方法があります。
一つには水分の出納から算出する方法です。
必要水分量 = 尿量 + 不感蒸泄 - 代謝水 + (糞便など)
| 年齢 | 水分量 | |
|---|---|---|
| 成人 | 25歳~55歳 | 35ml/kg/日 |
| 56歳~65歳 | 30ml/kg/日 | |
| 66歳以上 | 25ml/kg/日 | |
| 小児 | 1歳(平均体重9kg) | 120~135ml/kg/日 |
| 6歳(平均体重20kg) | 90~100ml/kg/日 |
一般的に尿は1,000~1,500ml、不感蒸泄は約500ml、糞便で約200ml程度の水分が毎日出て行きます。代謝水約200mlが産生されますから、1日の必要水分量は1,500~2,000mlとなります。厳重な水分管理が必要な患者さんでは、尿量などをチェックしておくことが必要となります。
もう一つの方法は、年齢別必要量から簡易式を用いて計算する方法です。多くの場合にはこの方法を用いて計算します。人間の体液量は成人男性の場合には約60%ですが、高齢者では50%程度です。逆に新生児では80%ですから、年齢に応じて算出します(表1)。
ただし、これらの式から導き出される水分量は維持量であり、水分喪失を伴うような発汗、嘔吐、下痢などの場合には、喪失量を考慮して追加する必要があります。
栄養剤投与と水分投与
栄養剤に含まれる水分量は?
経腸栄養と静脈栄養との大きな違いの一つは、水分の投与にあります。静脈栄養の場合では、投与した総量がそのまま投与水分量となるのですが、経腸栄養の場合には、経腸栄養剤の総量がそのまま投与水分量とならなりません。
経腸栄養剤・濃厚流動食では100%が水分ではないので、それぞれに含まれる水分量を知っておくことが必要となります。
1.0kcal/1.0mlの標準的な製品(ラコールなど)では、約80~85%が水分です。1,200kcal/1,200mlを投与した場合に製品から得られる水分量は、約1,020mlになります。
それよりも高濃度の製品では、含有水分量の割合は少なくなり、1.5kcal/1.0mlの製品では約75%、2.0kcal/1.0mlでは約70%となります。ただし製品によって若干の差がありますので、製品の成分表などを参考にしてください。
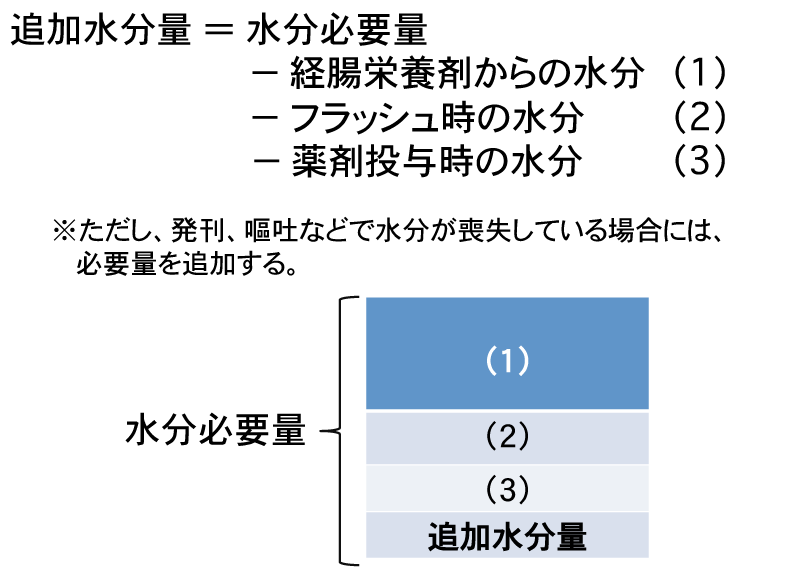
経腸栄養時には水分として、フラッシュの時の水分、薬剤投与時の水分などがあります。これらの投与量を計算した上で、水分必要量に達するように追加水を加えます(図1)。
追加水投与のタイミングは?
さて、PEGやNSTの講演をしていると、追加水投与のタイミングについて聞かれることが多いです。
慣習的には、栄養剤投与後に追加水を投与することが多いと思います。これは、栄養剤を投与したあとで食後の薬剤投与をすることが多く、カテーテルチューブ内に残った栄養剤や薬剤を洗い流す効果を狙って、栄養剤投与後に投与することが多いのかと思います。
この方法も、間違っているわけではありません。トラブルがなければ、そのままのタイミングで投与されてかまわないでしょう。基本的には必要水分量が入ればいいわけですから、経腸栄養剤の投与前後どちらでもかまわないということになります。
(「現場発!臨床栄養管理」宮澤靖 日総研 P122-125より)
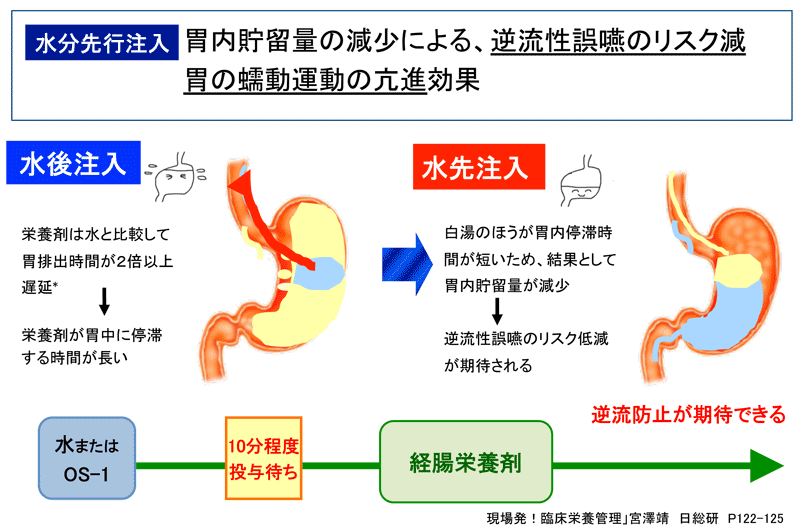
最近、近森病院の宮澤靖先生たちは、経腸栄養剤の逆流予防という観点から、栄養剤投与前の追加水投与を推奨されています。
寝たきりの高齢者などでは、胃の排出機能が落ちており、経腸栄養剤投与後に水分を投与することで胃内容量が増え、逆流を起こしやすくなります。
実は、水の方が栄養剤よりも胃からの排出が早いので、先に水を投与することで胃内容量が適切に保たれ、逆流や漏れが起こりにくくなるということです。
宮澤先生たちは、水よりもさらに早く排出されるOS-1を栄養剤投与の10分前に投与することで、逆流を防止することに成功しています(図2)1)。
ただ、すべての患者さんにOS-1を使うことはコストもかかりますから、胃食道逆流のリスクがある患者さんに行うといいでしょう。
追加水は水道水でも良い?
慣習的に行われてきていることの中には、追加水に白湯(さゆ)を用いるところも多くあります。これについても医学的根拠はなく、最近は水道水を用いることが普通になっています。
もちろん、あまりにも冷たい水道水はやめましょう。北海道の冬は、考えられないくらい冷たい水が出てくることもありますので、介護者に注意しています。
最近では、水道水も飲まなくなってきていますので、ペットボトルの水やお茶でもかまいません。
栄養剤への水分の混合は?
また、水分投与の方法として、栄養剤に水分を混ぜている場合も見られますが、原則的には、栄養剤への水分の混合は避けた方がいいでしょう。
その理由として、感染の危険性と下痢の発生が挙げられます。栄養剤に水分を混合するということで、細菌が増殖しやすくなります。また、水分を多く混合した栄養剤が投与されると、大腸での水分吸収能を超えてしまい、下痢となってしまうために、原則的には栄養剤と水分の投与は別にした方がいいでしょう。
半固形化栄養法における水分投与
短時間投与のメリットと課題
最近、急速に半固形化栄養法が普及してきています。半固形化栄養法は蟹江治郎先生が寒天を用いて栄養剤を固形化して投与したことから始まりました。その目的は、液体の栄養剤投与に伴う下痢、漏れ、胃食道逆流を防止するためでした。そして多くの施設でその効果が確認され、普及しました。
私も当初は下痢や漏れの予防目的に、一部の患者さんに対して紹介していました。しかし、実際の患者さんたちを見ていると、半固形化栄養法を選択することで短時間で注入できるようになり、患者さんや介護者のQOL向上につながっていることに気づき、今では合併症がない患者さんにも積極的に半固形化栄養法を紹介しています。(表2)
このような半固形化栄養法の広がりから、今では栄養剤の半固形化もさまざまな方法や製品があり、患者さんの状態、療養環境に合わせて選択できるようになってきています。それだけ、選択に関わる医療者の責任は重くなってきていると感じています。
さて、このような状況で、半固形化栄養法にはいくつかの課題があります。一つは粘度の選択であり、二つ目は注入デバイスの問題です。そしてもう一つの問題として追加水の問題があげられます。
ここでは半固形化栄養法における追加水について説明しましょう。
追加水も半固形化する?
半固形化栄養法を行っている場合に、水分をどのような形態で入れるのかも問題になります。栄養剤に水を追加すると粘度が変化する可能性もありますし、胃食道逆流を起こしやすい患者さんでは、大量に水分を入れた場合に胃食道逆流が起こることも考えられます。その場合、水分も半固形化して入れたり、ゼリー状の水分を投与することもあります。
胃食道逆流や漏れの防止のために半固形化栄養法を選択している場合には、追加水も半固形化したものを用いるといいでしょう。
増粘剤を用いて水分を半固形化してもかまいませんし、あらかじめゼリー状になっている製品を用いることもできます。
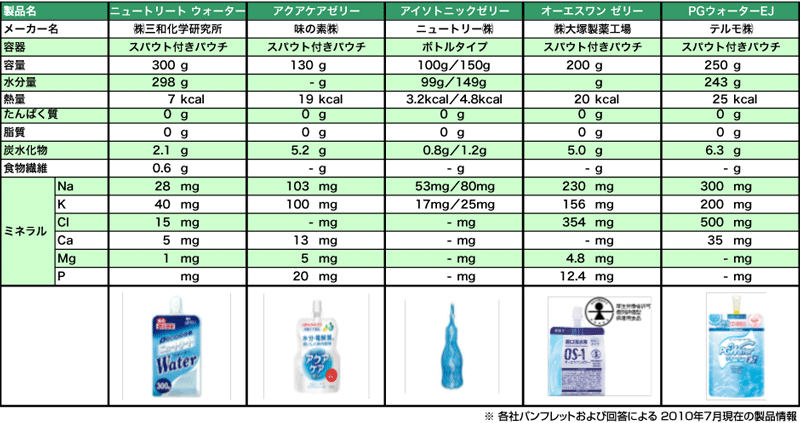
製品としてはニュートリートウォーター(三和化学研究所)、PGウオーターEJ(テルモ)、オーエスワンゼリー(大塚製薬工場)などがあります(表3)。水分を半固形化したものを用いることで、カテーテル内の半固形化栄養剤をきれいに押し出せる効果もあります。
胃食道逆流などの合併症がない症例で、半固形化栄養法を短時間注入のために選択している場合には、追加水は半固形化しなくても問題ないと考えられます。
水分を半固形化したりする手間や製剤を購入するコストを考え、水のまま投与したほうが良い場合もあるので、患者さんや介護者とよく話し合って選択すべきかと思います。
増粘剤の中には、栄養剤を半固形化する際に、ある程度の水分も一緒に入れることができる、リフラノンパウダー(ヘルシーフード)などもあります。
半固形化栄養材による水分含有量の違い
経腸栄養剤に含まれる水分量の違いについては説明しましたが、半固形化栄養材においても、含まれている水分量が製品によって違います。
たとえば1,200kcalを半固形化栄養材で入れると仮定した場合、メディエフプッシュケアやマステル5000では、水分は320mlくらいです。テルミールPGソフトEJやリカバリーニュトリートでは520mlほどとなります。このような製品を用いる場合には、必要水分量の残量が多くなります。全体で1,200mlの水分を入れたい場合には、メディエフプッシュケアなどでは残り900ml、PGソフトEJなどでは700mlほど追加しなければなりません。
このような問題点から、最近ではもともと半固形化栄養材に十分な水分量が入っている製品が出てきました。たとえばカームソリッドで1,200kcalを投与する場合には、カームソリッド400を3袋であれば水分は999ml、カームソリッド300を4袋であれば1,396mlの水分が入ることになります。
また、ハイネゼリーアクアで1,200kcalを投与する場合には、ハイネゼリーアクア6袋で約1,200mlの水分が入ることになります。
半固形化栄養法による問題点として、栄養剤注入後のチューブへの半固形化栄養材の付着があげられていました。そのため、フラッシュに半固形化した水分で行うことが必要な場合もありましたが、水分量の多い半固形化栄養材ではチューブへの付着が少なく、栄養剤注入後に20mlほどの水分でフラッシュすることで、チューブ内への残存がほとんどなくなります。
もちろん、水分制限の必要な患者さんには、含有水分量の少ない栄養剤を選択することも大切です。また、栄養剤に入っているナトリウムや微量元素の量などもそれぞれ違いますので、注意が必要となります。
個々の条件にあわせて投与法を選択
これまで述べてきたように、半固形化栄養法における水分補給にはいくつかの方法があります。それぞれのメリット、デメリットを考えて患者や家族と相談して選択しましょう。
① 半固形化栄養法+水
胃食道逆流や下痢などの症状がない場合。
水をそのまま注入するので、手間もコストもかかりません。多くの場合、この方法が選択されていると思います。ただ嘔吐が多い場合などは、水も半固形化してみると改善することがあります。
② 半固形化栄養法+半固形化した水
胃食道逆流症状や下痢がある場合、チューブ内に半固形化した栄養剤が残留して汚れやすい場合。
半固形化する手間がかかったり、半固形化した製品を購入しないといけないので、コストがかかります。
③ 水分含有量の多い半固形化栄養材
介護者の手間を省きたい場合。
栄養剤の注入だけの手間ですむので、介護者の負担が少なくてすみます。
現時点では、水分含有量の多い半固形化栄養材の使用が、手間の点からは優れていると思います。しかし、コストがかかるため、十分に患者や家族に、その負担について説明をする必要があります。
また、水分制限を必要とする心不全、腎機能障害のある患者では、水分のコントロールのしやすい方法を選択すべきでしょう。
患者・家族の状況に応じた提案を
水分補給は、経腸栄養法においてはとても重要です。その投与量については、日々の患者さんの状態に応じて考えていくことが大切です。
特に、在宅療養を続けている高齢者のPEG患者では、発熱があり発汗が多かったり、下痢が続いたりすると、簡単に脱水状態となるので注意が必要です。
最近の半固形化栄養法の広がりとともに、さまざまな半固形化製品が出てきています。それぞれの製品の粘度に注目が集まりますが、その含有水分量の違いは製品によって大きいので、その組成を十分に知って選択し、必要な水分量を確保することが求められます。
半固形化栄養法を選択する場合には、①どの半固形化法を選択するのか(寒天、増粘剤、半固形化栄養材)、②粘度はどの程度がいいのか、③水分補給法はどうするのか、等について、患者さんの状態や介護力などを考慮することが求められています。
PEG患者さんや介護者にとっては、栄養剤の選択、注入法の選択が、そのQOLに大きな影響を与えます。医療者はいろいろな選択肢を知って、患者の状態に応じた方法を提案できることが求められています。
参考文献
関連PDNレクチャー