- PDNレクチャーとは?
- Chapter1 PEG
- 1.胃瘻とは
- 2.適応と禁忌
- 2.1 適応と禁忌
- 2.2 疾患別PEG適応
- ①パーキンソン病
- ②アルツハイマー病
- ③頭頸部癌
- ④ALS
- ⑤認知症
- ⑥脳血管障害
- ⑦食道がん
- 3.造設
- ①分類
- ②Pull・Push法
- ③Introducer原法
- ④Introducer変法
- ⑤胃壁固定
- 3.2 術前術後管理
- 3.3 クリティカルパス
- 4.交換
- 4.1 カテーテルの種類と交換
- 4.2 交換手技
- 4.3 確認方法
- ①交換後の確認方法
- ②スカイブルー法
- 4.4 地域連携・パス
- 5.日常管理
- 5.1 カテーテル管理
- 5.2 スキンケア
- 6.合併症・トラブル
- 6.1 造設時
- ①出血
- ②他臓器穿刺
- ③腹膜炎
- ④肺炎
- ⑤瘻孔感染
- ⑥早期事故抜去
- 6.2 交換時
- ①腹腔内誤挿入と誤注入
- ②その他
- 6.3 カテーテル管理
- ①バンパー埋没症候群
- ②ボールバルブ症候群
- ③事故抜去
- ④胃潰瘍
- 6.4 皮膚
- ①瘻孔感染
- ②肉芽
- 7.その他経腸栄養アクセス
- 7.1 PTEG
- 7.2 その他
- ●「PEG(胃瘻)」関連製品一覧
- Chapter2 経腸栄養
- Chapter3 静脈栄養
- Chapter4 摂食・嚥下リハビリ
- PDNレクチャーご利用にあたって




1.腸瘻とは
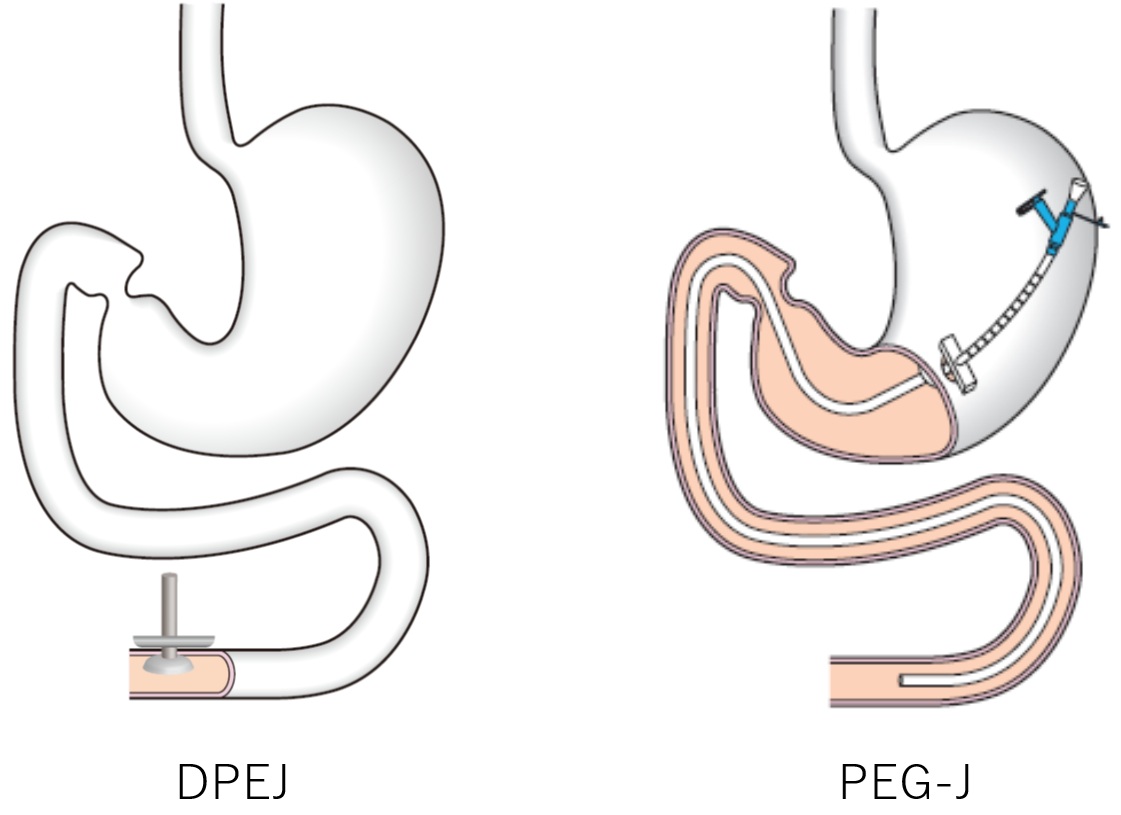
腸瘻とは腸管内と体外との交通する孔のことであり、小腸瘻、盲腸瘻、結腸瘻などがある。栄養補給のために行う腸瘻は上部空腸に瘻孔を造設する手技であり、内視鏡的な方法と外科的な手術がある。また広義の腸瘻には上部の消化管よりチューブ先端を空腸に誘導して留置する手技も含める。その挿入ルートとして経皮経食道胃管留置術(PTEG)や経皮内視鏡的胃瘻造設術(PEG)からの留置方法がある。本稿では内視鏡を用いて経皮的に空腸に直接栄養カテーテルを留置する、経皮内視鏡的空腸瘻造設術(Direct percutaneous endoscopic jejunostomy: DPEJ)と、胃瘻から空腸に栄養カテーテルを留置する経胃瘻空腸挿管(Percutaneous endoscopic gastrostomy – jejunal tubing: PEG-J)について解説する(図1)。
DPEJは、PEGの手技を応用して1987年にShikeらによって報告された1)。当初は胃切除後などの上部消化管術後の症例に対して施行されたが、その後非手術胃症例に対しても施行されるようになった2)。一方PEG-Jは、1984年にPonskyらによって、PEG後の胃食道逆流患者に対して誤嚥予防として施行された報告が最初である3)。PEG-Jカテーテルには空腸側から栄養を注入するだけのタイプと、空腸側からの栄養を注入しながら胃側から減圧できるダブルルーメンタイプの2種類がある。
2.消化器手術時の空腸瘻造設
空腸瘻の目的は栄養補給目的と減圧目的に大別されるが、栄養補給目的としての適応を表1に示す。解剖学的に胃瘻造設が不可能な場合はDPEJの適応となる。具体的には胃切除後などの上部消化管術後、食道裂孔ヘルニアなどで胃が胸腔内に変位している、肝臓や結腸が胃の前面に介在して胃瘻造設が不可能な症例が挙げられる。一方、胃瘻からの栄養注入が不適切な場合も腸瘻の適応となる。具体的には胃食道逆流により誤嚥を繰り返す症例や幽門狭窄、PEG後の瘻孔拡大で栄養が瘻孔からリークする症例など、胃瘻からの栄養を注入してトラブルになりPEGからPEG-Jに変更するケースが多い。この場合PEG-Jの方がDPEJに比べ、胃瘻側を減圧、排液しながら空腸側から栄養注入が可能である点でメリットが大きい。
DPEJ、PEG-Jともに禁忌は、PEGと同じく内視鏡を用いた消化管瘻の造設術であるためPEGと同様であり、PEGの項を参照されたい。

3.造設
1)DEPJ
一般的にDPEJはPEGに比べ難易度が高い。アクセスが困難で管腔が狭く、蠕動が強く容易に位置が移動する空腸内に確実にカテーテルを留置するためには、基本的なPEGの手技に加えいくつかの工夫が必要である。成功のコツはいかに短時間で造設部位を見出し、すばやく空腸壁固定と穿刺を行えるかにかかっている。壁固定の難しさや管腔が狭く経皮的な拡張が難しいため、造設方法としてはintroducer変法よりもpull法の方が安全で確実である4)。
①内視鏡の選択:非手術胃の場合は、通常の内視鏡ではトライツ靱帯を超えて造設可能な部位まで到達することは難しく、小腸内視鏡が必要である。ダブルバルーンあるいはシングルバルーン小腸内視鏡を用いた造設法の報告がされている5,6)。上部消化管術後の場合、再建法により上部空腸までの距離が異なるので、その解剖学的なイメージを理解する必要がある7)。胃全摘後やビルロートⅡ法での再建例では通常の上部消化管内視鏡で造設可能である。ビルロートⅠ法や食道癌術後の場合では通常のスコープでは内視鏡長が不足することがあるので、原則として小腸内視鏡が必要である。
②造設部位の決定:非透視下でも造設は可能であるが、短時間に造設部位を決定するためにはX線透視下で行うことが望ましい。内視鏡がトライツ靱帯を超えてから、いわゆる指サインと光サインにより、腹壁と空腸壁が接している部位を探し出す。PEGに比べDEPJは結腸などの誤穿刺をきたしやすく、指サイン、光サインが確認されても穿刺部位に結腸ガスがないことを透視で確認する必要がある。このような工夫を行っても他臓器の誤穿刺を完全に防止することは不可能であり、エコー補助下の造設などの工夫を行っている報告もある8,9)。
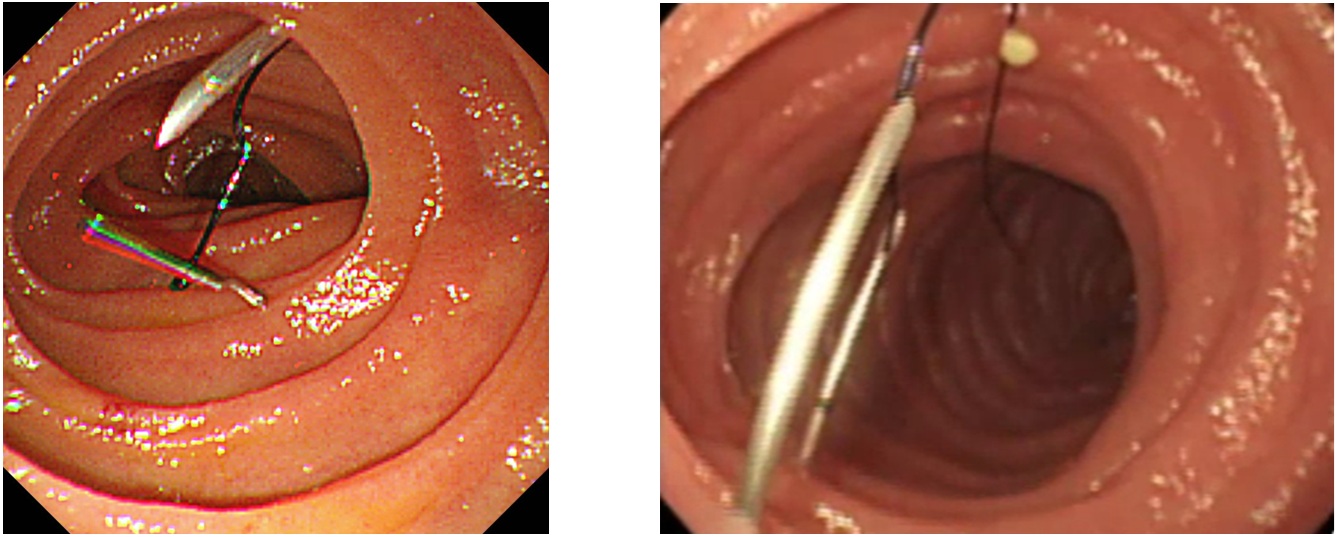
③試験穿刺と空腸壁腹壁固定:空腸は可動性が高く、試験穿刺を行い造設部位が決定すれば、すみやかに壁固定を行う必要がある。蠕動が強ければ臭化ブチルスコポラミンの静注を行い、使用不能な場合や効果が少ない場合は芍薬甘草湯やl-メントール液の散布が有用である。また、空腸の位置が不安定な場合は試験穿刺針を穿刺したまますみやかに壁固定を行う場合もある10)。壁固定に用いる器具はTファスナー型の固定具が望ましい。鮒田式固定具の場合は2つの針を同時に狭い空腸内に穿刺する必要があり難易度が高い(図2)11)。1カ所の壁固定が施行できれば、空腸が大きく移動することはなくなり、1-2cm離れた空腸にもう1ヵ所の固定を行う。
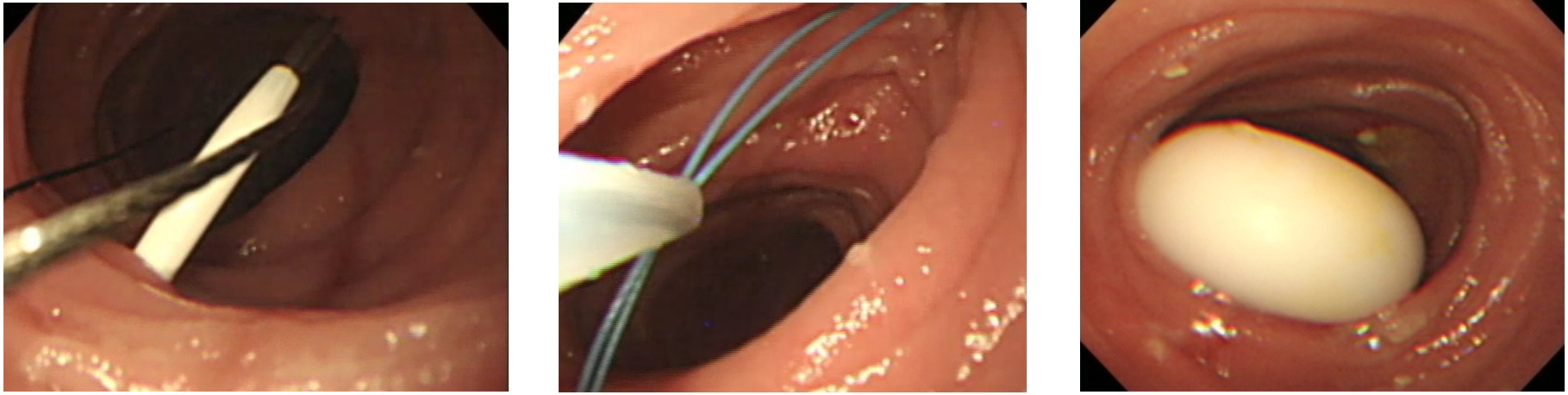
④本穿刺とカテーテル留置: 2点固定に成功した場合はその中央で本穿刺を行う(図3A)。空腸内腔に針の先端が到達し、外套が内視鏡で確認できればすみやかに内針を抜去する必要がある。空腸は内腔が狭いため、わずかの動きで後壁を穿通する恐れがある。次にすばやくループワイヤーを挿入しスネアで把持する(図3B)。把持したループワイヤーを口より引き出し、プル法でカテーテルを留置する(図3C)。
2)PEG-J
通常PEG-Jは胃瘻を造設後、胃食道逆流や瘻孔トラブルで栄養ルートを変更するために施行されることが多い。留置した胃瘻カテーテル内に新たな空腸栄養カテーテルを挿入するタイプであれば造設直後でも留置可能である。胃瘻カテーテルを抜去して新たなPEG-Jカテーテルを留置する場合は、造設後瘻孔が安定して形成される2週間以上経過してからの留置が望ましい。2週以内であっても、胃壁腹壁固定を行っていれば施行可能であるが、腹膜炎や気腹に注意が必要である。留置するためには透視下でカテーテル先端を上部空腸まで誘導する必要がある。留置困難な場合や短時間で留置するためには、胃瘻孔より細径内視鏡を上部空腸まで挿入し、ガイドワイヤーを留置した後、経ガイドワイヤー的にカテーテルを留置する方法が簡便である12)(図4)。
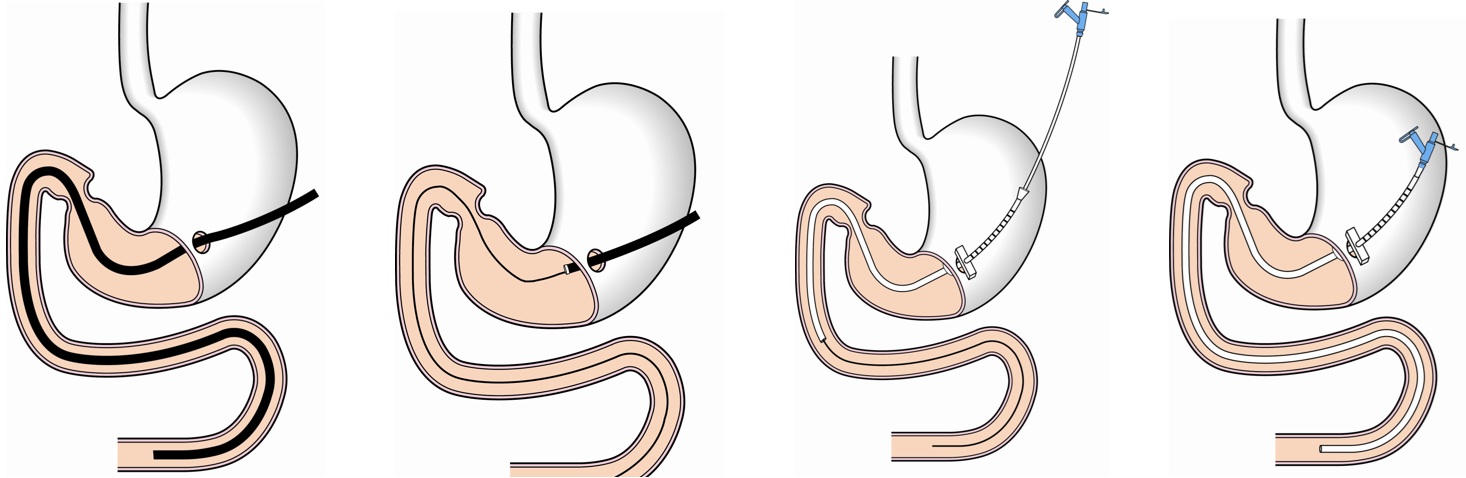
A 細径内視鏡を上部空腸 B 鉗子孔よりガイドワイヤー C ガイドワイヤーに沿って D PEG-Jカテーテルを留置
まで挿入 を挿入し、内視鏡を抜去 カテーテルを挿入
4.交換
DPEJカテーテルの交換は空腸内腔が狭いため、カテーテル挿入時に空腸対側を穿通する可能性がある。従って、透視下ガイドワイヤー下の交換が望ましい。抜去前にガイドワイヤーを空腸内に挿入し、カテーテルを抜去し経ガイドワイヤー的に愛護的に新しいカテーテルを留置する。PEG-Jカテーテルの留置も同様にガイドワイヤー下の交換で施行する。再留置の確認は、空腸造影や内視鏡検査が確実である。空腸に液体貯留能がないため、胃瘻カテーテル交換で行っているスカイブルー法のような色素法で交換確認を行うことは不可能である。カテーテル内腔を通過するカテーテル内視鏡を確認に使用するのであれば、挿入前に空気を注入するなどの視野確保が必要である。
5.合併症とアウトカム
DPEJの造設成功率は68%から97%とされているが、小腸内内視鏡の普及や造設技術の工夫により最近の報告では90%以上の報告が多い13-15)。造設失敗の理由では、造設部位が見いだせないことが最も多く、次に内視鏡挿入困難が多いとされている。
PEGに比較してDPEJは合併症の頻度が高く、また重篤な例が多いとされている11,14,16)。DPEJの合併症を表2に示す。造設に関連した合併症の中でPEGでは報告されていないものに小腸閉塞がある。報告例では、空腸瘻の瘻孔部が固定されるため、固定部が支点となり絞扼や捻転、内ヘルニアなどをきたしたとされている13)。他臓器の誤穿刺、特に結腸誤穿刺は解剖学的にもPEGよりもリスクが高く、その予防にはレントゲン透視所見も参考にする必要がある。
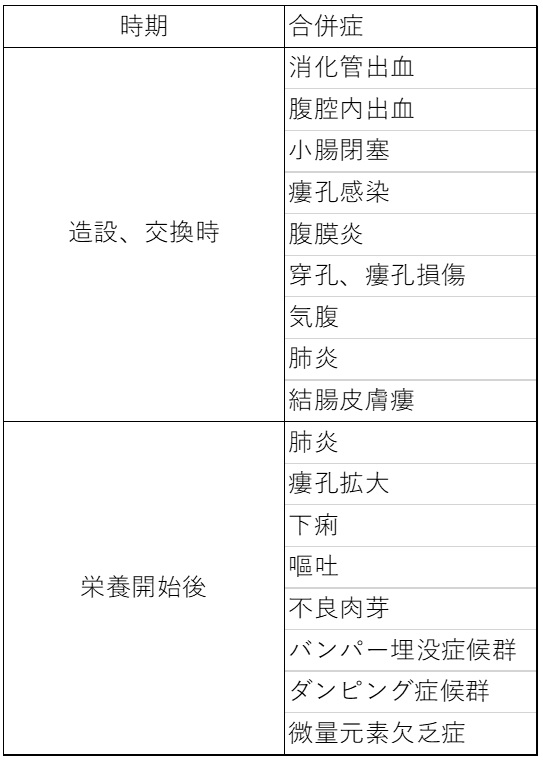
慢性期の合併症として頻度の高いものは瘻孔拡大と下痢である。空腸は膵液や胆汁などの影響で瘻孔形成不全をきたしやすく、瘻孔が拡大し腸液の漏れによる瘻孔周囲炎を引き起こす。また空腸は胃のようなリザーバー機能がなく、注入した栄養が速やかに小腸を通過し下痢をきたしやすい。注入すると直ちに糖質は吸収されるため急激な血糖値の上昇、注入終了後の急激な血糖低下と反応性の低血糖をきたしやすい。これが後期ダンピング症候群である。従って腸瘻への栄養投与は原則としてポンプを用いて緩徐に注入する必要がある。あるいは、低糖質経腸栄養剤を用いて血糖変動を抑制する必要がある17)。また長期の空腸栄養の合併症として微量元素欠乏症があげられる。微量元素は十二指腸から上部空腸で吸収されることが多く、特に銅欠乏症の頻度が高く、定期的なモニタリングと補充療法が必要となることが多い18)。これはPEG-Jにも共通する注意点である。
一期的なPEG-Jの合併症はPEGの合併症に準じる。PEGからPEG-Jへの変更に伴う重篤な合併症の報告はない。PEG-J長期留置に伴う特異的な合併症として、空腸重積が報告されている19)。
DPEJ後の生存率や予後に関する検討は少ない。Simoesらががん患者を主体としたDPEJの報告では30日生存率が87%、1年生存率が55%であった20)。我々の施設の解析では、30日生存率が96.3%、90日生存率が80.5%、1年生存率が65.7%、生存中央期間は694日であった16)。それは同時期に施行したPEGと有意差を認めず、管理を適切に行えばPEGと同様長期予後が期待できるものと考えられる。多変量解析における予後不良因子として高齢者、炎症反応の高値、糖尿病の合併が挙げられた。
以上のように空腸瘻はPEGと異なる造設の工夫や管理上の注意点があるが、PEGが不能な症例やPEGからの栄養投与でトラブルがある症例に対しての施行を考慮すべき手段である。
文献
- Shike M, Schroy P, Ritchie MA et al: Percutanous endoscopic jejunostomy in cancer patients with previous gastric resection. Gastrointest Endosc 33: 372-374, 1987
- Shike M, Wallach C, Likier H: Direct percutaneous endoscopic jejunostomies. Gastrointest Endosc 37: 62-65, 1991
- Ponsky JL, Aszodi A: Percutaneous endoscopic jejunostomy. Am J Gastroenterol 79: 113-116, 1984
- 西脇伸二:Direct Percutaneous Endoscopic Jejunostomy (DPEJ).消化器内視鏡25:881-888. 2013
- Aktas H, Mensink PB, Kuipers EJ et al: Single-balloon enteroscopy-assisted direct percutaneous endoscopic jejunostomy. Endoscopy 44: 210-212, 2012
- Despott EJ, Gabe S, Tripoli E et al: Enteral access by double-balloon enteroscopy: an alternative method of direct percutaneous endoscopic jejunostomy placement. Dig Dis Sci 56: 494-498, 2011.
- 嶋尾 仁:経皮内視鏡的空腸瘻造設術:Gastroenterol Endosc 48: 2316-2322, 2006
- Sharma VK, Close T, Bynoe R et al: Ultrasound-assisted direct percutaneous endoscopic jejunostomy (DPEJ) tube placement. Surg Endosc 14: 203-4, 2000
- Kakizoe S, Kakizoe Y, Kakizoe H et al: Ultrasound assisted percutaneous endoscopic jejunostomy. Hepatogastroenterol 56: 427-428, 2009
- Varadarajulu S, Delegge MH: Use of a 19-gauge injection needle as a guide for direct percutaneous endoscopic jejunostomy tube placement. Gastrointest Endosc 57: 942-945, 2003
- 西脇伸二、髙田淳、渡部直樹ほか:経皮内視鏡的空腸瘻造設術におけるT-ファスナー型壁固定具の有用性.在宅医療と内視鏡治療14: 7- 13, 2010
- 西脇伸二、荒木寛司、丹羽 優佳里ほか:胃瘻造設患者における経胃瘻的内視鏡の有用性.Gastroenterol Endosc 47, 49-55, 2005
- Maple JT, Petersen BT, Baron TH et al: Direct percutaneous endoscopic jejunostomy: outcomes in 307 consecutive attempts. Am J Gastroenterol 100: 2681-2688, 2005
- Shike M. Latkany L, Gerdes H et al: Direct percutaneous jejunostomies for enteral feeding. Gastrointest Endosc 44: 536-540, 1996
- Locke J, Norwood DA, Forrister N et al. Safety and efficacy of direct percutaneous endoscopic jejunostomy tube placement compared with surgical jejunostomy: a tertiary care analysis. Gastrointest Endosc 99: 981-988, 2024
- Nishiwaki S, Kurobe T, Baba A et al Prognostic outcomes after direct percutaneous endoscopic jejunostomy in elderly patients: comparison with percutaneous endoscopic gastrostomy Gastrointest Endosc: 94: 48-56, 2021
- Nishiwaki S, Fujimoto H, Kurobe T et al: Use of a low-carbohydrate enteral nutrition formula with effective inhibition of hypoglycemia and post-infusion hyperglycemia in non-diabetic patients fed via a jejunostomy tube. Intern Med. 59:1803-1809. 2020
- Nishiwaki S, Iwashita M, Goto N et al: Predominant copper deficiency during prolonged enteral nutrition through a jejunostomy tube compared to that through a gastrostomy tube. Clinical Nutrition 30: 585-589, 2011
- Satoh T, Sawada K, Satoh M et al. Small intestinal intussusceptions due to the placement of a percutaneous endoscopic jejunostomy tube. BMJ Case Reports bcr0720103169: 2011
- 2Simoes PK, Woo KM, Shike M et al. Direct Percutaneous Endoscopic Jejunostomy: Procedural and Nutrition Outcomes in a Large Patient Cohort. J Parenter Enteral Nutr. 42 :898-906, 2018



