- PDNレクチャーとは?
- Chapter1 PEG
- Chapter2 経腸栄養
- Chapter3 静脈栄養
- 1.末梢静脈栄養法(PPN)
- 1.1 PPNの特徴と適応
- 1.2 PPN製剤の種類と適応
- 1.3 PPNカテーテルの種類
- 1.4 PPNカテーテルの留置と管理
- 2.中心静脈栄養法(TPN)
- 2.1 TPNの特徴と適応
- 2.2 CVカテーテルの種類
- 2.3 CVカテーテル留置法
- 2.4 皮下埋め込み式CVポートと
その留置法 - 2.5 PICCとその留置法
- 2.6 エコーガイド下での
CVカテーテル留置法 - 2.7 TPN時の使用機材
- 2.8 TPN基本液とキット製剤の種類と特徴
- 2.9 アミノ酸製剤の種類と特徴
- 2.10 脂肪乳剤の種類と特徴
- 2.11 TPN用ビタミン製剤の種類と特徴
- 2.12 微量元素製剤の種類と特徴
- 2.13 TPNの実際の投与方法と管理
- 2.14 TPNの合併症
- 2.15 特殊病態下のTPN
- 2.16 小児のTPN
- 2.17 TPN輸液の調製方法
- 2.18 HPN(在宅経静脈栄養)
- Chapter4 摂食・嚥下リハビリ
- PDNレクチャーご利用にあたって




2024年6月20日改定
1.要約
TPN時は、あらかじめフィルターが輸液ラインに組み込まれたインラインフィルターを用いる。輸液ラインはクローズドシステム(閉鎖回路)とし細菌感染を防止する。輸液量が正確に投与されるようにポンプを用いる。
2.ポンプ
輸液量が正確に投与されるように輸液専用ポンプを用いる。手動クレンメで連続的に定流量を投与するのは困難であり、体位や移動などで流量は変化する。急激な水分投与や過剰な糖質・脂質・アミノ酸投与が身体に悪影響を及ぼす1)。主な輸液ポンプの比較を表2に示す。ポンプにより輸液セットが推奨されているので注意が必要である。予定量と流量は入力し画面に表示される。バッテリー機能も内蔵されているが、移動する前には、バッテリーが充電されていることを確認する。早送り機能での追加流量は積算量に加算される。警報・警告機能はどのポンプにも装備されているが、日本語ガイダンス機能により警報の内容を表示するポンプも発売されている。ポンプ使用前に機能と使用法を確認し、簡易点検をしておく必要がある。また、輸液ポンプ使用時には、自然滴下が良好であることを確認してから輸液ポンプに輸液ラインを装着することが重要である。輸液ポンプ使用中のチェックリストを作成しておき、開始時、流量変更時などにチェックする(表1)。
|
ポンプの取り付け
装置の動作
輸液バック
設定値(注射箋で確認)
滴下・点滴のプローブ
輸液ライン
穿刺部位
|
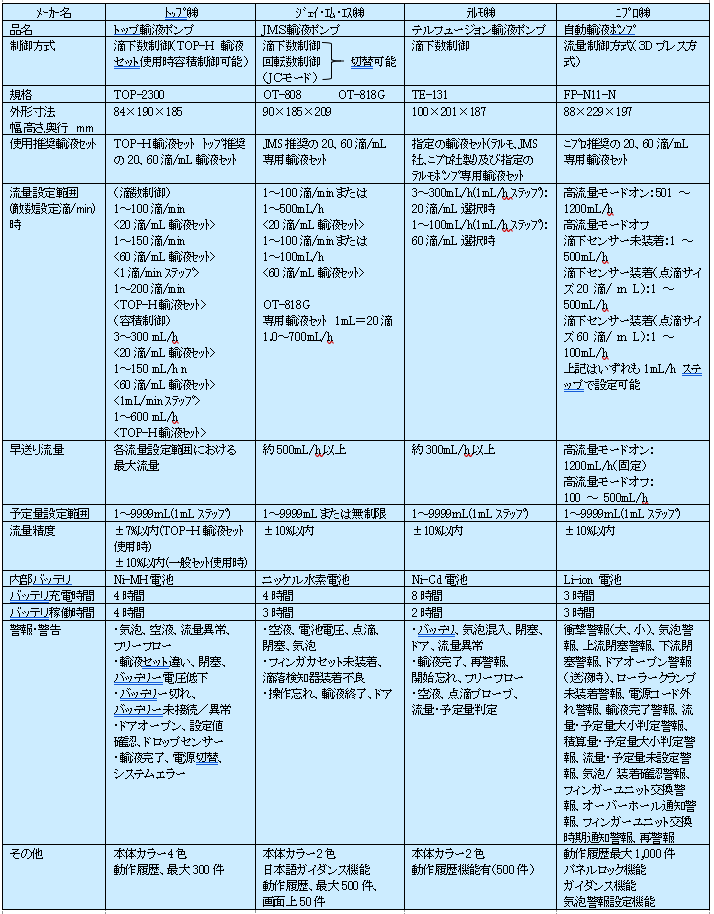
3.インラインフィルター(フィルター)
フィルターは、血管内へ入る前の最期の砦と考える。血管内に一度入ったものの回収は不可能である。日本静脈経腸栄養学会による静脈経腸栄養ガイドラインの中心静脈アクセスの中では、輸液が薬剤部で無菌調整されない限り、フィルターを必ず使用すると記載されている2)。CDCガイドラインでは、感染予防目的で日常的にフィルターをしないことと記載されているが、無菌調整を行なっていない、種々の薬剤の混注が行なわれている本邦では、TPN時のフィルターは用いるべきである1~4)。フィルターは、汚染した細菌による血流感染のリスクの回避、輸液や注射剤に起因する微粒子の除去、配合変化で生じる異物の除去、輸液剤交換によって発生した空気の除去などの目的で使用する。0.2μmフィルターは、真菌や細菌は通過せず、ガラス片やゴムなどのコアリング、酒精綿の繊維は除去される3,4)。ウイルスやエンドトキシンは0.2μmフィルターを通過する。インラインフィルターを図1に示す。
TPN中のカテーテルの内腔数は必要最低限にして、クローズドシステムを利用することが望まれる。しかし、手術室やICUなどでは三方活栓を使用して循環作動薬などを持続投与する場合があり、三方活栓から細菌や異物などの混入の可能性が高くなる。また、フィルターはあらかじめ輸液ラインに組み込まれたものを使用しなければ、接続により感染の機会が増加する。薬剤によりフィルターを通すべき薬剤とフィルターを通すことにより薬剤の作用が現弱する薬剤がある5)。フィルターを通すべき薬剤として、抗生物質やタキソール®、ラステット®などの抗癌剤、エレメンミック®、ミネラリン®などの微量元素製剤、メイロン(輸液中の酸によりCO2を発生)などがある。輸液フィルターを通過しない、あるいは吸着する薬剤を次に示す。薬剤のままではフィルターを目詰まりさせる可能性があるので、注入前後にフラッシュを要する薬剤として、ファンギゾン®、ラシックス®、ソル・メドロール®、ソル・コーテフ®、アレビアチン®、イソゾール®、ラボナール®などがある。フィルターを通過しないか、あるいはフィルターに吸着する薬剤としてリポ化製剤(リプル®、パルクス®、ロピオン®、ディプリバン®など)、油性製剤(ビタミンD、ビタミンA、サンディミュン®など)、脂肪乳剤(イントラリポス®、ミキシッド®など)、G-CSF製剤(ノイトロジン®、グラン®、ノイアップ注®など)、インスリン製剤、アルブミン製剤などがある。セルロース系フィルターを溶解する可能性のある薬剤としてラステット®がある6)。使用する薬剤によりフィルターを通すか否かを確認する必要がある。脂肪乳剤投与時や、3 in one製剤(ミキシッド®)の投与時にはフィルターを使用する必要はありません。また、1.2μmの脂肪乳剤用フィルターが発売されている。これは、脂肪乳剤の粗大化や凝集物の除去、真菌などの比較的大きな微生物の除去に有用であり、静脈炎の防止が期待できる。
アメリカのNCCLVP6)では、「吸着に結論がでるまでは、5μg/mL以下の濃度の薬剤、または、24時間以上での総投与量が5mg以下の薬剤については、フィルターを使用すべきではない」と述べられている。微量ポンプで注入する循環作動薬はフィルターを使用すべきではない。
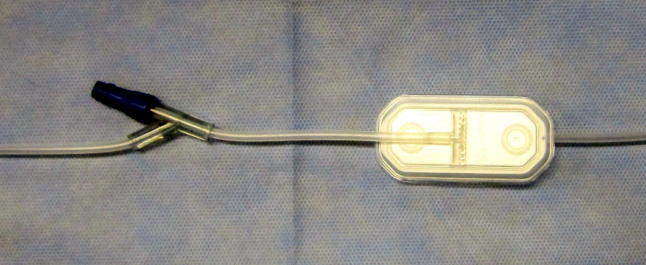
4.クローズドシステム(閉鎖回路)
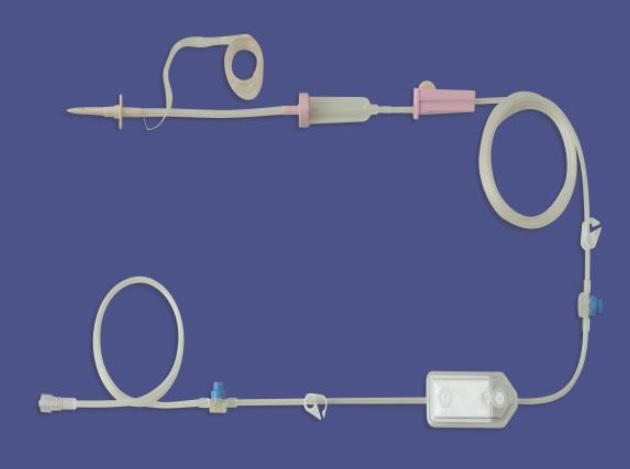
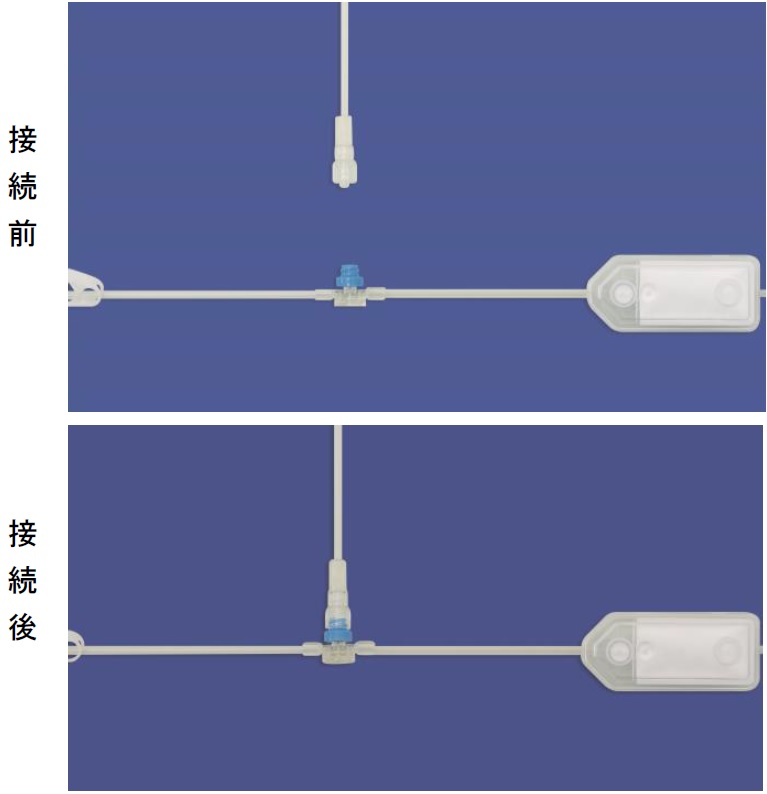
TPN施行施行時の最も問題になるのが、細菌感染に起因する合併症である。これは、投与ルートから細菌の侵入により引き起こされる。原因として、輸液調整時の汚染、通気針を通じて汚染、注入ライン接合部からの汚染、カテーテル皮膚刺入部からの汚染が考えられる3,4)。注入ライン接合部からの汚染対策としてクローズドシステムがある(図2)。三方活栓は、薬剤の注射や中心静脈圧の測定などで多く用いられてきた。しかし、三方活栓からの細菌汚染が問題とされている。クローズドシステムは、ラインが一体化してあり、混注口に特殊ゴムの栓が組み込まれ、注射器や輸液ラインを接続してもライン内が閉鎖の状態に保たれる。輸液接続システムの接続前後の状態を図3に示す。金属針を使用しないニードルレス・タイプのため医療従事者の針刺し事後防止にも有用である1)。一部のニードルレスタイプ(メカニカルバルブ)で感染が増えるという論文が散見される7,8)。CDCガイドラインでは、あるメカニカルバルブは感染のリスクを増大させるため、メカニカルバルブよりもスプリットセプタムを使用するほうが望ましいかもしれない。ニードルレスタイプは、少なくとも輸液セットと同じ頻度で交換する。72時間以内の交換よりも頻回に行なう利点はない。適切な消毒薬(クロルヘキシジン、ポビドンヨード、70%アルコール)を用いて接続部を拭き、滅菌された機器のみを接続部に接続し、汚染のリスクを最低限に抑えるとある。閉鎖回路であっても、感染対策を遵守することが基本である。
文献
- 東口髙志編集:わかる・できる注射・輸液・輸血・採血、南江堂、p66-75、2006
- 日本静脈経腸栄養学会編集:静脈経腸栄養ガイドライン、南江堂、p13、2007
- 井上善文:TPNレクチャー、南江堂、p69,2004
- 井上善文:【輸液フィルターの意義を考える】感染予防を目的とした輸液フィルター使用の意義 微生物除去能からの検討.静脈経腸栄養 26,p1163-1167,2009
- 松山賢治、東海林徹監修:今これだけはしっておきたい!注射薬Q&A、じほう、p12-19、2004
- National Coordinating Committee on Large Volume Parenterals. Recommendation for action on an important problem regarding large volume parenterals. November p30,1979
- Salgado CD, Chinnes L, Paczesny TH, Cantey JR. Increased rate of catheter-related bloodstream infection associated with use of a needleless mechanical valve device at a long-term acute care hospital. Infect Control Hosp Epidemiol 28:684–8,2007
- Field K, McFarlane C, Cheng AC, et al. Incidence of catheter-related bloodstream infection among patients with a needleless, mechanical valve-based intravenous connector in an Australian hematology-oncologyunit. Infect Control Hosp Epidemiol 28:610–3,2007



