- PDNレクチャーとは?
- Chapter1 PEG
- Chapter2 経腸栄養
- 1.経腸栄養の特徴と適応
- 2.経腸栄養剤の分類
- 3.病態別経腸栄養剤
- 3.1 病態別経腸栄養剤とは?
- 3.2 肝不全用栄養剤
- 3.3 腎不全用栄養剤
- 3.4 糖尿病用栄養剤
- 3.5 呼吸不全用栄養剤
- 3.6 免疫賦活栄養剤、免疫調節栄養剤
- 4.経腸栄養に用いられる製剤および食品
- 4.1 グルタミン製剤(食品)
- 4.2 微量元素製剤
- 4.3 食物繊維
- 4.4 プロバイオティクス、シンバイオティクス
- ① プロバイオティクス
- ② シンバイオティクス
- 4.5 ORS(経口補水液)
- 4.6 増粘剤、ゲル化剤
- 4.7 脂肪酸
- ① 脂肪酸とその分類
- ② 多価不飽和脂肪酸(ω-3, ω-6系)
- ③ 中鎖脂肪酸(MCT)
- 5.半固形化栄養剤
- 5.1 基礎的な知識
- 5.2 臨床的な知識
- ①胃瘻からの半固形化栄養材
短時間注入法 - ②栄養剤形状機能について
- 6.ミキサー食
- 6.1 ミキサー食(成人)
- 6.2 ミキサー食(小児)
- 6.3 ミキサー食(小児)
- 7.早期経腸栄養
- 8.周術期経腸栄養
- 9.在宅経腸栄養
- 9.1 在宅経腸栄養
- 9.2 在宅診療の医療費の実際
- 9.3 終末期医療にかかる費用
- 10.経腸栄養に必要な器具
- 11.経腸栄養時の薬剤投与
- 12.経腸栄養の管理
- 13.経腸栄養の合併症と対策
- 14.栄養剤使用時の栄養アセスメント
- ●「経腸栄養」関連製品一覧
- Chapter3 静脈栄養
- Chapter4 摂食・嚥下リハビリ
- PDNレクチャーご利用にあたって



Chapter2 経腸栄養
3.病態別経腸栄養剤
4.糖尿病用栄養剤
JA岐阜厚生連 岐阜・西濃医療センター 西濃厚生病院 病院長 西脇伸二

2025年1月24日改定
1.序論
糖尿病をはじめとして、種々の病態において血糖コントロールを適切に行うことは治療において重要な要因となってくる。中・長期的に経口摂取が困難であったり、治療上絶食が必要とされる場合、人工的栄養・水分補給法(artificial hydration and nutrition:AHN)が必要となる。その栄養補給ルートや投与方法によって血糖変動パターンは大きく異なる。静脈栄養では直接血管内に糖質が投与されるため、高血糖をきたしやすい。一方経腸栄養では糖質が消化管から吸収、代謝されグルコースに変換される。また小腸からインクレチンが分泌され、吸収に応じたインスリンが膵臓から分泌されるため、静脈栄養に比べ血糖の上昇が抑制される1)。基本的には消化管機能が維持されている場合は経腸栄養が推奨されており、また血糖コントロール面でも経腸栄養の方が有利である。しかし耐糖能異常がある症例や、重症患者や感染症などにより代謝ストレスが加わっている病態では、一般的な組成の経腸栄養剤を使用した場合高血糖をきたすことが多い。そのような場合、インスリンや薬物投与により血糖コントロールを行う必要があるが、糖尿病の基本である食事療法を考えると、経腸栄養剤の選択肢として糖尿病用の経腸栄養剤の使用が考慮される。
2.血糖コントロールの基準
血糖コントロールの目標は、高血糖に起因する代謝障害を改善することに加え、糖尿病に特徴的な合併症、および糖尿病に起こり得る併発症の発症、増悪を防ぎ、糖尿病がない人と変わらない生活の質(QOL)と寿命を実現することである2)。
周術期や重症患者では、血糖値を140~180 mg/dLにコントロールすることが目標とされているが、低血糖(70 mg/dL未満)を回避できる場合にはより厳格な血糖コントロール(血糖値110~140 mg/dL)が適切であるとの報告もある3)。一方高齢者糖尿病ガイドラインでは、高齢者においては年齢、認知機能、身体機能、併発疾患、重症低血糖のリスク、余命などを考慮して個別に設定すること、とされている。 特にインスリンやスルホニル尿素(SU)剤など、低血糖リスクのある薬剤を使用している患者ではHbA1cの目標値に下限値が設けられている(表1)4)。そのような低血糖リスクも考慮しながら、使用する栄養剤、薬剤の選択と投与量が考慮されるべきである。

3.糖尿病用経腸栄養剤の特徴
糖尿病用経腸栄養剤の組成の特徴として①炭水化物含有量の減量および炭水化物の種類の変更、②一価不飽和脂肪酸(monounsaturated fatty acid; MUFA)の強化、③食物繊維の添加が挙げられる。わが国で使用されている標準的な経腸栄養剤の組成は、炭水化物50~ 60%、タンパク質15~ 20%、脂質25% 以下が一般的である。耐糖能異常のある患者に炭水化物の多い組成の栄養を投与すると血糖が上昇するだけでなく、中性脂肪の上昇、HDLコレステロールの低下をきたすとされており、心血管イベントや感染症のリスクが危惧される5)。そこで多くの糖尿病用栄養剤では糖質の含有量を50%以下に調整している。一方糖質含有量を減量せず、糖質の種類を変更している製品もある。一般組成の栄養剤ではデキストリンに代表される腸管で消化吸収が速やかに行われやすい糖質を中心に構成されているが、糖尿病栄養剤には腸管から緩徐に吸収されるパラチノースや分岐鎖デキストリンなどが含まれている。パラチノースはシュクロースに比べ吸収速度が1/5程度とされており、投与後の血糖上昇が低く、インスリンの分泌の負荷を軽減することが報告されている6)。
糖尿病用経腸栄養剤では炭水化物の減量を補うために、MUFAを主体とした脂質の増量がなされている。MUFAは中性脂肪やLDLコレステロールの低下をきたすのみならず、末梢でのインスリン感受性を低下させ血糖コントロールを改善する効果が期待できる7,8)。疫学的にもMUFAや次に述べる食物繊維は糖尿病のリスクを低減されていると報告されている9,10)。
一般組成の栄養剤は食物繊維の含有量は比較的少量であり、胃排出が速くすみやかに栄養素が吸収されるというメリットがあるが、耐糖能異常のある症例では血糖値の上昇をきたしやすい。水溶性食物繊維はエネルギー源とはならず、水に溶けると粘度が上昇し消化管の通過時間を緩やかにし、糖質、脂質の吸収を遅延させる。その結果血糖の上昇を抑制しインスリンや中性脂肪値を低下させると報告されている11)。糖尿病用栄養剤には食物繊維が強化されており、このような作用により血糖上昇の抑制効果に関わっていると考えられてる。最近本邦において普及している半固形栄養剤は、液体栄養剤を食物繊維により粘度を増加させゼリー状に形態を変化させたものである。半固形栄養剤は短時間で注入するにも関わらず、滴下注入である液体栄養剤よりも注入後血糖、平均血糖、mean amplitude of glucose excursion (MAGE)を減少すると報告されており、血糖コントロールには有用であると思われる12)。
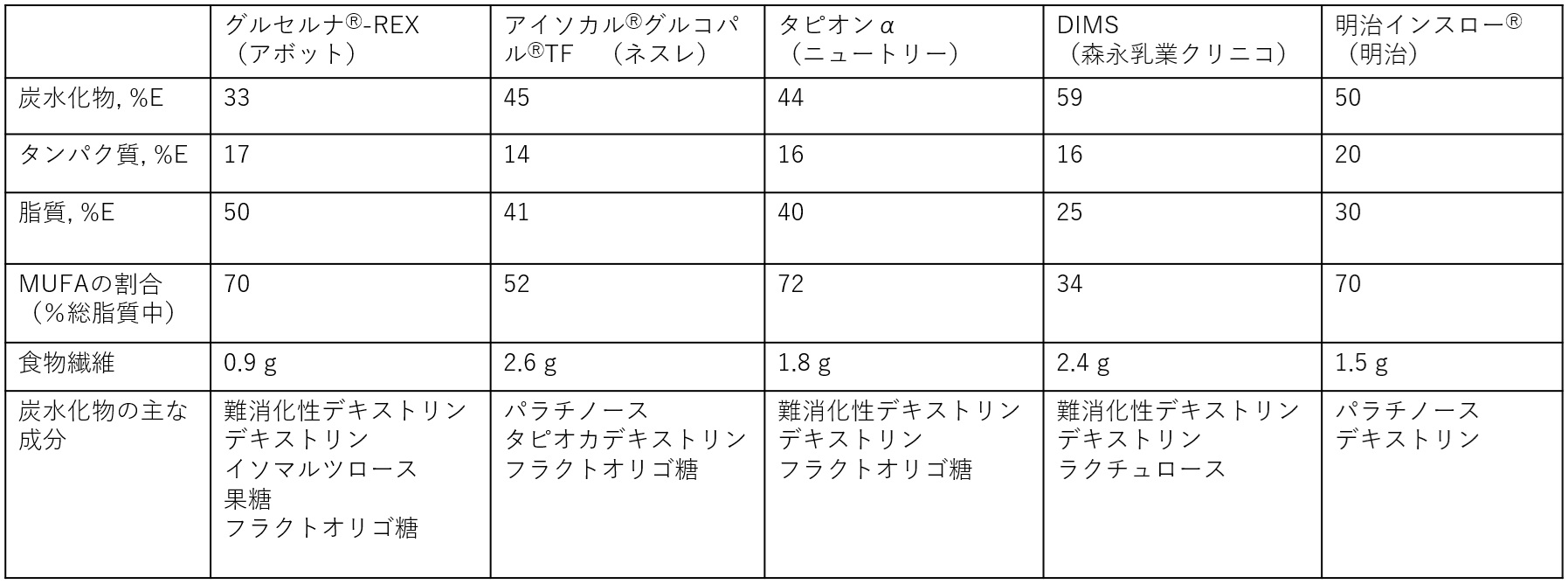
本邦において市販されている糖尿病用栄養剤の主な製品を表2に示す。糖質含有量を33%まで大きく減量したグルセルナ○R-REXから、通常の経腸栄養剤と同等の糖質を有し難消化性の糖質を主体としたDIMSまであり、各製剤により糖質負荷に対するアプローチやバランスが異なる。糖尿病栄養剤と標準栄養剤との比較臨床試験もなされている。Vossらは標準栄養剤、糖尿病用栄養剤、難消化性糖質を配合した糖尿病用栄養剤3群で比較し、標準栄養剤の他の2群に対しての食後の血糖とインスリン曲線下面積の有意な上昇や、難消化性糖質を配合した群において他の2群に比較しての内因性インクレチンのGLP-1の有意な増加あったと報告している13)。MoriらはCGMを用いた検討で、低糖質、高MUFAの栄養剤は標準栄養剤に比べ、平均血糖値、血糖変動幅、MAGEが低下することを報告している14)。
4.糖尿病用栄養剤使用による利点と注意点
糖尿病用栄養剤の最大の利点は、注入後の高血糖の抑制や血糖変動が少なくなり、血糖降下剤やインスリンの投与量の減量が可能となる点である15)。適切に薬剤投与を減量、中止することにより低血糖リスクを低減できるものと考えられる。中・長期的にも血糖変動幅の減少は心血管イベントの抑制効果に期待が持てる。また耐糖能異常のない患者においても、胃切除後や空腸からの栄養を通常組成の栄養剤を注入すると血糖変動が大きく、ダンピング症候群をきたすことがあり持続注入などが推奨されている。このような症例に対しても、糖尿病用栄養剤を用いると、注入後の高血糖や反応性の低血糖を抑制することができる16)。
このよう利点がある一方、いくつかの問題点や使用上の注意点がある。糖尿病用栄養剤に関する長期的な糖・脂質代謝への影響や膵内分泌機能に対する効果などのデータはなく、長期投与に関するエビデンスが不足している。また脂質含有量が高い栄養剤を投与した場合、胃排出が遅延し下部食道括約筋が弛緩するため嘔吐のリスクが高まる。実際に高脂肪栄養剤の使用により嘔気、嘔吐をきたした症例も散見される17,18)。さらに低糖質状態でSGLT-2阻害剤を投与するとケトン体が上昇するため、SGLT-2阻害剤との併用には注意を要する19)。また、一般的な栄養剤に比べ高価であり医療経済的な問題点もある。
5.まとめ
糖尿病における血糖コントロールの目標は、患者背景や併存疾患によって大きく異なる。標準組成の栄養剤でその目標の達成が困難な場合に、糖尿病用栄養剤が有用であり適応になると考えられる。血糖変動パターンは栄養剤の選択だけでなく、投与回数、投与速度により大きく異なるため、血糖をモニターしながら、栄養剤の選択、注入方法、薬剤の選択が必要である。
文献
- Nauck MA, Homberger E, Siegel EG, et al: Incretin effects of increasing glucose loads in man calculated from venous insulin and C-peptide responses. J Clin Endocrinol Metab 63: 492-498, 1986
- 日本糖尿病学会(編・著):第2章 糖尿病治療の目標と指針.糖尿病治療ガイドライン2024 南江堂、東京、p27-35, 2024
- 中村卓郎: 周術期・重症患者の血糖コントロール —強化インスリン療法はどこまで可能か?—.静脈経腸栄養 25: 597-602, 2010.
- 日本糖尿病学会(編・著):「高齢者糖尿病の血糖コントロール目標」作成について.糖尿病治療ガイドライン2016 南江堂、東京、p447-448, 2016
- Reaven GM: The role of insulin resistance and hyperinsulinemia in coronary heart disease. Metab Clin Exp 41: 16-19, 1992
- Kawai K, Yoshikawa H, Maruyama Y, et al: Usefulness of palatinose as a caloric sweetener for diabetic patients. Horm Metab Res 21: 338-340, 1989
- Garg A, Bonanome A, Grundy SM et al: Comparison of a high carbohydrate diet with a high-monounsaturated-fat diet in patients with non-insulin-dependent diabetes mellitus. N Engl J Med 319: 829-834, 1988
- Craig LD, Nicholson S, SilVerstone FA et al. Use of a reduced-carbohydrate, modified-fat enteral formula for improving metabolic control and clinical outcomes in long-term care residents with type 2 diabetes. Nutrition 14: 529-534, 1998.
- Martínez-González MA, Sayón-Orea C, Bullón-Vela V, et al: Effect of olive oil consumption on cardiovascular disease, cancer, type 2 diabetes, and all-cause mortality: A systematic review and meta-analysis. Clin Nutr 41: 2659-2682, 2022
- Luo C, Zhang Y, Ding Y, et al: Nut consumption and risk of type 2 diabetes, cardiovascular disease, and all-cause mortality: a systematic review and meta-analysis. Am J Clin Nutr 100: 256-269, 2014
- Anderson JW, Geil PB: New perspectives in nutrition management of diabetes mellitus. Am J Med 85: 159-165, 1988
- 西脇伸二: 経腸栄養患者における血糖コントロールの問題点と対策. 在宅医療と内視鏡治療 21: 13-21, 2017
- Voss AC, Maki KC, Garvey WT, et al: Effect of two carbohydrate-modified tube-feeding formulas on metabolic responses in patients with type 2 diabetes. Nutrition 24: 990-997, 2008
- Mori Y, Ohta T, Yokoyama J, et al: Effects of low-carbohydrate/high-monounsaturated fatty acid liquid diets on diurnal glucose variability and insulin dose in type 2 diabetes patients on tube feeding who require insulin therapy. Diabetes Technol Ther 15: 762-767, 2013
- Pohl M, Mayr P, Mertl-Roetzer M, et al: Glycaemic control in type II diabetic tube-fed patients with a new enteral formula low in carbohydrates and high in monounsaturated fatty acids: a randomized controlled trial. Eur J Clin Nutr 59: 1221-1232, 2005
- Nishiwaki S, Fujimoto H, Kurobe T, et al: Use of a Low-carbohydrate enteral nutrition formula with effective inhibition of hypoglycemia and post-infusion hyperglycemia in non-diabetic patients fed via a jejunostomy tube. Intern Med 59: 1803-1809, 2020
- 足立聡, 大浦元, 北澤利幸, 他: 高脂肪栄養剤注入後に胃液嘔吐をきたした経胃瘻的腸瘻患者の1例. 日消誌 101: 36-40, 2004
- León-Sanz M, García-Luna PP, Sanz-París A, et al: Glycemic and lipid control in hospitalized type 2 diabetic patients: evaluation of 2 enteral nutrition formulas (low carbohydrate-high monounsaturated fat vs high carbohydrate) JPEN J Parenter Enteral Nutr 29: 21-29, 2005
- Yabe D, Iwasaki M, Kuwata H, et al: Sodium-glucose co-transporter-2 inhibitor use and dietary carbohydrate intake in Japanese individuals with type 2 diabetes: A randomized, open-label, 3-arm parallel comparative, exploratory study. Diabetes Obes Metab 19: 739-743, 2017



