- PDNレクチャーとは?
- Chapter1 PEG
- Chapter2 経腸栄養
- 1.経腸栄養の特徴と適応
- 2.経腸栄養剤の分類
- 3.病態別経腸栄養剤
- 3.1 病態別経腸栄養剤とは?
- 3.2 肝不全用栄養剤
- 3.3 腎不全用栄養剤
- 3.4 糖尿病用栄養剤
- 3.5 呼吸不全用栄養剤
- 3.6 免疫賦活栄養剤、免疫調節栄養剤
- 4.経腸栄養に用いられる製剤および食品
- 4.1 グルタミン製剤(食品)
- 4.2 微量元素製剤
- 4.3 食物繊維
- 4.4 プロバイオティクス、シンバイオティクス
- ① プロバイオティクス
- ② シンバイオティクス
- 4.5 ORS(経口補水液)
- 4.6 増粘剤、ゲル化剤
- 4.7 脂肪酸
- ① 脂肪酸とその分類
- ② 多価不飽和脂肪酸(ω-3, ω-6系)
- ③ 中鎖脂肪酸(MCT)
- 5.半固形化栄養剤
- 5.1 基礎的な知識
- 5.2 臨床的な知識
- ①胃瘻からの半固形化栄養材
短時間注入法 - ②栄養剤形状機能について
- 6.ミキサー食
- 6.1 ミキサー食(成人)
- 6.2 ミキサー食(小児)
- 6.3 ミキサー食(小児)
- 7.早期経腸栄養
- 8.周術期経腸栄養
- 9.在宅経腸栄養
- 9.1 在宅経腸栄養
- 9.2 在宅診療の医療費の実際
- 9.3 終末期医療にかかる費用
- 10.経腸栄養に必要な器具
- 11.経腸栄養時の薬剤投与
- 12.経腸栄養の管理
- 13.経腸栄養の合併症と対策
- 14.栄養剤使用時の栄養アセスメント
- ●「経腸栄養」関連製品一覧
- Chapter3 静脈栄養
- Chapter4 摂食・嚥下リハビリ
- PDNレクチャーご利用にあたって




更新 2011年11月1日
周術期は術前、術中、術後に分けられる。周術期の栄養管理とは、術前から術後にかけての栄養管理である。ここでは、術前と術後の経腸栄養療法に関して述べる。
1.術前栄養管理と経腸栄養療法
1.1 どのような症例に術前栄養管理が必要か?
低栄養患者は術後の合併症、死亡率が高く、入院日数も増加し、コストもかかる。14日以上の経口摂取の減少は術後の死亡率が高い。そのため、高度な低栄養状態の患者は、手術を遅らせても、10~14日の術前の栄養管理を行うことが推奨されている。
ESPEN(欧州静脈経腸栄養学会)ガイドライン(ESPEN Guidelines on Enteral Nutrition including organ transplantation, 2006)では、術前の栄養管理をおこなう適応として、具体的には以下の場合となっている。
- 6ヵ月で10~15%以上の体重減少がある場合
- BMI<18.5Kg/m2の場合
- SGA(主観的包括的評価)がグレードC(高度低栄養)の場合
- 血清アルブミン<3.0g/dlの場合(肝臓・腎臓機能異常は除く)
術前栄養療法に必要な時間は、生理的な機能を回復させるためには4~7日間、さらに体内タンパク質の回復を目標とした場合は7~14日の栄養療法が必要となる。
1.2 術前栄養管理の方法
術前栄誉管理の方法としては、経口を基本とする。しかし、通常の食事摂取が困難な場合には経口補助栄養(ONS:oral nutritional supplements)として経腸栄養剤や濃厚流動食を経口摂取する。それでも、上記の方法が十分にできない場合、経管栄養、それも難しければ静脈栄養とする。
1.3 immunonutrition
生体の免疫能や防御能を高めるとされる特定の栄養素(n-3系不飽和脂肪酸、アルギニン、グルタミン、核酸など)が強化された経腸栄養剤(immune-enhancing diet: IED, もしくはimmune modulating enteral diet: IMD)を用いて、感染を予防、入院期間の短縮、死亡率の低下などの臨床的アウトカムの改善を目的とする栄養療法である(病態別栄養剤、immunonutritionを参考のこと)。
対象患者(ASPEN(米国静脈経腸栄養学会)ガイドライン)は、待機的な消化器手術症例で、①中等度から高度の栄養障害(血清アルブミン値<3.5g/dl)を伴う上部消化管手術症例、②高度の栄養障害(血清アルブミン値<2.8g/dl)を伴う下部消化管手術症例、である。またそれに加えて、栄養障害のない消化器手術症例患者にも、栄養障害患者同様に効果が確認されている。
IEDの投与方法は、待機手術症例に術前5~7日、1日1000mlを経口投与する。これに加えて、術後にも、早期経腸栄養として5~7日用いる。栄養障害のない患者では、術前投与だけでも効果が期待できるとされる。
Immunonutritionの期待される効果としては、①感染性合併症発生率の減少(約50%程度)、②在院日数、抗生物質使用量、人工呼吸管理期間、多臓器不全の減少、などがあげられる。
重症敗血症状態にIEDを投与すると死亡率を増加させる可能性があることが報告され、アルギニンによる過剰な炎症反応が原因と考えられている。敗血症状態でのアルギニン含有IED投与には注意を要する。
2.術後栄養管理と経腸栄養療法
2.1 どのような症例に、術後の積極的な栄養療法の必要か?
一般的に、以下のような症例に対し術後の積極的な栄養管理を行う。
- 術後、経口摂取が1週間以上にわたり制限されるような侵襲の大きな手術を受けた場合
- 術前より低栄養状態のある場合
- 術後合併症が発生した症例
ESPENのガイドラインでは、以下のような場合に周術期の栄養療法(経腸栄養や静脈栄養)が遅れることなく行われることが推奨されている。
- 術期に1週間以上の絶食となる場合
- 周術期に経口摂取量が必要エネルギー量の60%以下が10日間以上続く場合
2.2 術後の代謝と必要エネルギー
術後は、生体が必要とするエネルギーや免疫応答や創傷治癒に必要なエネルギーを得るために、生体内では異化が亢進する。そのため、以前は、術後の異化亢進を改善する目的で高カロリーの投与が行われてきたが、現在はその反省期となっている。
術直後の異化亢進は手術侵襲に対する生理的な反応で、サイトカインなどにより引き起こされる。そのため、術直後はいくらカロリーを投与しても、この代謝反応を異化から同化へと逆向きに戻すこと困難である。筋タンパク質が使われることにより代償され、外部からの栄養は補助的に過ぎない。また、術直後の高エネルギー強制栄養は、血糖上昇をまねき、感染のリスクを高める。
術後においてのエネルギー必要量は、35kcal/kg/dayを最大限と考えて投与すべきである。術直後(72~96時間)においては、さらに少な目の20~25kcal/kg/dayを上限とする。これ以上のエネルギー投与はoverfeedingとなり悪影響をおよぼす可能性がある。
2.3 術後の栄養投与経路
基本的には経腸栄養・経口栄養を第一選択とする。しかし、消化管が安全に使用できない場合は静脈栄養を行う。
周術期の経腸栄養の禁忌は以下である。
- イレウスや腸の閉塞
- 高度の循環不全(ショック)の状態
- 消化管の虚血
周術期に経腸栄養で必要カロリーの60%以下しか投与できない場合は、静脈栄養との併用を考慮すべきである。
2.4 術後早期経腸栄養
2.4.1 早期経腸栄養とは?
早期経腸栄養の定義は「外科手術、外傷、熱傷などの侵襲後、24時間もしくは36時間以内に経腸栄養を開始すること」とされることが一般的である(早期経腸栄養の項目参照)。早期経腸栄養は術後絶食と比較し、生存率が良好である。術後合併症、在院日数も減少傾向がある。
早期経腸栄養は36時間以降に経腸栄養を開始した場合に比べて感染性合併症が約50%減少し、入院期間も短縮する。静脈栄養に比較して、早期経腸栄養は感染性合併症が少ない。また、入院期間や非感染性合併症も減少するという報告もある。しかし、死亡率には差がない。
2.4.2 術後早期経腸栄養
術後早期経腸栄養の良い適応は、術後早期に経口栄養ができない場合で、以下のような患者である。
- 頭頸部および消化器がんの手術後
- 重傷の外傷
- 手術時に明らかな低栄養のある場合
- 10日間以上の期間、必要エネルギーの60%以下しか摂取できない場合
術後早期経腸栄養を行うには、術後管理に使用する経腸栄養カテーテルの留置が必要となる。経腸栄養カテーテルの留置の方法は以下である(図1,図2)。
- 経腸栄養カテーテル先端は空腸に留置する。
- 早期経腸栄養の対象例は①空腸瘻をNCJ(needle catheter jejunostomy)により術中に造設するか、②経鼻空腸カテーテルを術中に留置する。
- 上部消化管に吻合を行う場合は、吻合の肛門側に経腸栄養カテーテルの先端を留置する。
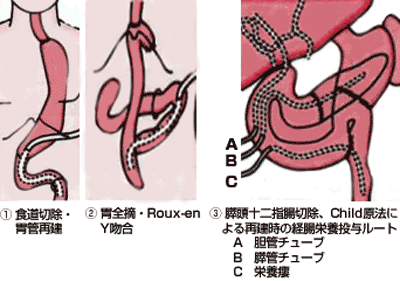
経鼻的栄養カテーテル留置法
術後早期経腸栄養の経腸栄養投与法は以下に従う。
- 術後24時間(もしくは36時間)以内に経腸栄養を開始する。
- 経腸栄養剤は標準タイプの半消化態栄養剤が一般的であるが、場合によっては消化態栄養剤、成分栄養剤、IED(immuno-enhancing diet)を用いることもある。
- 経腸栄養注入ポンプを用いて少量から持続投与を開始する。10~20ml/時間の速度で開始する。
- 目標エネルギー量に4~7日で達するように投与法を設定する。
- 術後早期経腸栄養の合併症は以下のようなものがある。
- カテーテルによる機械的合併症:腸閉塞(カテーテル周囲の癒着や内ヘルニアによる)、カテーテル閉塞、カテーテルの位置異常、事故(自己)抜去、腸管壊死、pneumatosisintestinalis
- 経腸栄養による合併症:腹部膨満、腹痛、下痢
3.ERAS(enhanced recovery after surgery)プロトコールと周術期栄養管理
3.1 ERASプロトコールとは?
北ヨーロッパを中心に始まった、早期回復のための周術期管理の包括的プロトコールである。手術における安全性向上、術後合併症の軽減、早期回復、術後在院日数の短縮、コスト低減を目指しておこなわれ、特に大腸がん術後で臨床的効果が検証されてきた。本邦でも行われるようになり、他の疾患の周術期管理にも用いられるようになってきている。
ERASプロトコールの内容(表1)の内容は以下のようなもので構成されている。
- 手術後の回復を促進し早期に通常の状態に戻すこと
- 手術の侵襲を最小限にする術式の選択
- 早期経口摂取の促進と静脈栄養の早期中止
- 早期離床
- 十分な疼痛管理 など
ERASプロトコール |
|---|
|
3.2 周術期栄養管理に関するERAS
ERASプロトコールの中で、栄養管理に関する項目は以下のようである。
- 術前の絶食期間を避ける
- 術後経口栄養をできるだけ早く開始する
- 術後血糖コントロールを徹底する
- 手術ストレスに関連した異化亢進や消化管機能障害を起す要因を排除する
術前絶食の短縮に関しては、術前の深夜からの絶食は必要がないことが強調されている。誤嚥のリスクのない術前患者は、麻酔2時間前までclear fluidを飲むことは問題なく、固形食は麻酔の6時間前までの摂取が許可される。とくに、ESPENでは、メジャーな手術を受ける患者に手術前夜(800ml)と手術2時前まで(400ml)に炭水化物飲料の摂取を推奨している。
早期経口栄養に関しては、一般的には、術後のONSまたは食事の経口摂取は手術の直後から可能であるとされている。特に下部消化管手術においては早期経口栄養が推奨される。経口摂取は、手術の種類や患者の状態により個別に配慮される必要があり、上部消化管手術後に関してははっきりしたエビデンスがない。ESPENでは大腸切除患者の大半は手術の数時間後からclear fluidを含めた経口摂取が可能であるとしている。
4.術後経口摂取と術後食
4.1 今までの本邦術後食
術後食、とくに消化器手術後の術後食は、「手術後、消化管の運動が回復したら、はじめは流動食から徐々に普通の食事に戻していく。普通の食事に戻すのにいくつかのステップアップがある。」という考え方は、本邦をはじめ世界の国々の共通であった。本邦では、流動食の重湯から始まり、徐々に米の粥の水分が減り、お米の割合が高くなっていくという、きめ細やかな術後食を従来から踏襲してきた。重湯、3分、5分、7分、全粥、常食の6ステップがもっとも一般的である(図3)。この起源に関しての定説はないが、腸チフスの回復期の治療食のシステムを、そのまま術後食に応用し、現在の術後食の体系が形成という説がある。胃切除を例にとると、排ガスがあるか、腸蠕動の回復する術後5~7日ぐらいから、流動食を開始し、1日ごともしくは2日ごとに、3分粥、5分粥と段階的に食事のアップを図るのが習わしであった。術後食は世界的に見ても、もっともエビデンスに乏しく、科学的でない病院食で、医師や管理栄養士も研究対象として取り上げてこなかった。

4.2 術後食改革
入院期間の短縮の必要性や、クリニカルパスの普及、世界の術後食研究などが契機となり、術後食の見直しの機運が高まっていたところに、欧米からのERASが後押しをするかたちとなって、術後食の改革が始まっている。早期経口栄養と、術後食のステップ数を減らすなどの試みである。ERASを実践するスウェーデンの病院では、結腸切除術後1日目から、量を少なくした常食を提供し、段階食はない(図4)。

ERASプロトコールに従い、術後1日目の朝から小盛りの常食が出される。
2日目には量が増えるだけである。
アジアの国々でも同様の試みが行われており、香港大学病院でも結腸術後1日目から、流動食、2日目に粥食、3日目には常食を与えている(図5)。
食事自体を変化させ、術後に食べやすくする試みも始まっている。酵素を用いて、食物を形を保ったまま軟化させる技術を用いた軟化食(あいーと®)は、嚥下障害患者にも使用されているが、それを胃切除後、大腸切除後に早期から摂食するプロトコールも行われるようになっている(図6)。

このように、現在、術後食は以前のシステムから解放され、数々の試みが行われている。



